Fases de la Enfermedad
La historia natural de la cirrosis se caracteriza por una fase asintomática, denominada cirrosis hepática compensada, seguida de una fase sintomática y rápidamente progresiva, en la que se manifiestan complicaciones derivadas de la hipertensión portal y de la insuficiencia hepática. Esta última fase se conoce como cirrosis hepática descompensada.
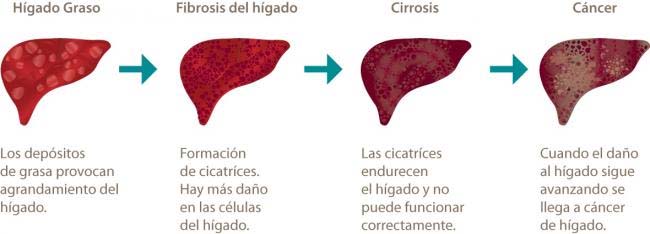
Recientemente, se propuso un nuevo esquema en la historia natural de la cirrosis que describe cuatro fases con unas características clínicas y un pronóstico bien diferenciados:
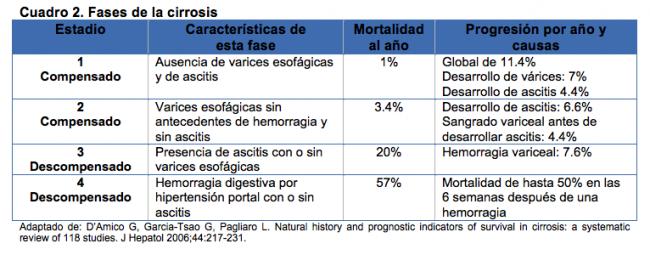 Los estadios 1 y 2 corresponden a pacientes con la fase de cirrosis hepática compensada mientras que los estadios 3 y 4 corresponden con la fase de cirrosis hepática descompensada. Por ello, se considera que el conocimiento de la fase en la que se encuentra el paciente permite asignarle una categoría pronostica.4,5
Los estadios 1 y 2 corresponden a pacientes con la fase de cirrosis hepática compensada mientras que los estadios 3 y 4 corresponden con la fase de cirrosis hepática descompensada. Por ello, se considera que el conocimiento de la fase en la que se encuentra el paciente permite asignarle una categoría pronostica.4,5
Hipertensión portal y hemorragia por varices esofágicas:
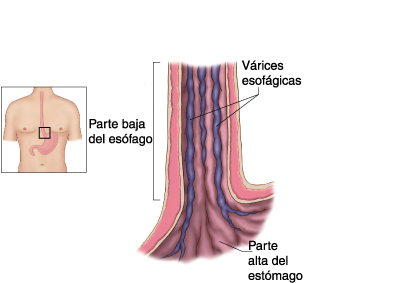 A nivel global la probabilidad de que un enfermo con cirrosis hepática desarrolle varices esofágicas es del 5% al año de establecer el diagnóstico y del 12% a los tres años. Este hecho no es probable que ocurra sin un gradiente de presión portal superior a 10 mm Hg. Con el tiempo, el aumento de la presión portal produce una dilatación progresiva de la varice y un adelgazamiento de su pared. Cuando la presión hidrostática intravaricosa supera el límite elástico de su pared, se genera una tensión excesiva que produce su rotura (teoría de la explosión).5 El riesgo es más alto entre los pacientes con mala función hepática y varices de gran tamaño o con signos de color rojo (estrías longitudinales o manchas de color rojo cereza sobre la superficie de la variz). Por ejemplo, unpaciente con un grado Child C, ascitis a tensión y varices de gran tamaño con signos endoscópicos de riesgo, presenta una probabilidad de sangrado del 76%. La mortalidad de la HDA por hipertensión portal oscila entre un 10-15% para cada episodio y depende, no solamente del carácter exanguinante del sangrado, sino de otros factores, como la magnitud del incremento del GPVH (mayor de 20 mmHg), la coexistencia de otra patología (falla renal, hepatitis alcohólica concomitante, hepatocarcinoma, trombosis portal) y la aparición de recidiva precoz (mayor frecuente en las primeras 48 horas) o bien de infecciones concomitantes que pueden ocasionar un fallo multiorgánico.5-7
A nivel global la probabilidad de que un enfermo con cirrosis hepática desarrolle varices esofágicas es del 5% al año de establecer el diagnóstico y del 12% a los tres años. Este hecho no es probable que ocurra sin un gradiente de presión portal superior a 10 mm Hg. Con el tiempo, el aumento de la presión portal produce una dilatación progresiva de la varice y un adelgazamiento de su pared. Cuando la presión hidrostática intravaricosa supera el límite elástico de su pared, se genera una tensión excesiva que produce su rotura (teoría de la explosión).5 El riesgo es más alto entre los pacientes con mala función hepática y varices de gran tamaño o con signos de color rojo (estrías longitudinales o manchas de color rojo cereza sobre la superficie de la variz). Por ejemplo, unpaciente con un grado Child C, ascitis a tensión y varices de gran tamaño con signos endoscópicos de riesgo, presenta una probabilidad de sangrado del 76%. La mortalidad de la HDA por hipertensión portal oscila entre un 10-15% para cada episodio y depende, no solamente del carácter exanguinante del sangrado, sino de otros factores, como la magnitud del incremento del GPVH (mayor de 20 mmHg), la coexistencia de otra patología (falla renal, hepatitis alcohólica concomitante, hepatocarcinoma, trombosis portal) y la aparición de recidiva precoz (mayor frecuente en las primeras 48 horas) o bien de infecciones concomitantes que pueden ocasionar un fallo multiorgánico.5-7
Ascitis.
La ascitis es una de las complicaciones más conocidas de la enfermedad en fases avanzadas y se relaciona con la presencia de hipertensión portal e insuficiencia funcional hepática. Alrededor de 50% de los pacientes con cirrosis desarrollan ascitis en un plazo de 10 años después del diagnóstico.8 La existencia de un episodio de ascitis clasifica al paciente en la categoría de cirrosis descompensada y obliga a establecer maniobras terapéuticas específicas ya que se asocia a un mal pronóstico, con 50% de mortalidad a 3 años. Conforme la ascitis progresa puede asociarse hiponatremia dilucional, ascitis refractaria y síndrome hepato-renal que constituyen complicaciones asociadas a alta mortalidad a corto plazo.9 De acuerdo a las recientes guías de la Asociación Europea para el estudio del hígado, la ascitis se diagnostica y maneja de acuerdo a las recomendaciones descritas en el siguiente cuadro.

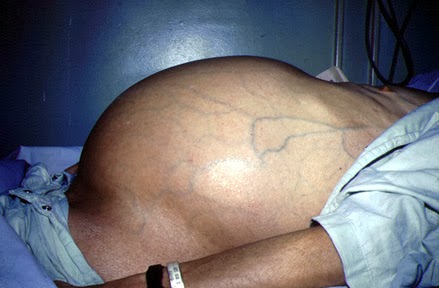 En caso de existir ascitis refractaria el manejo se vuelve más complejo y el pronóstico de sobrevida se reduce notablemente, en parte por su asociación con peritonitis bacteriana espontánea, que a su vez se asocia en un 30% de los casos con síndrome hepato-renal de elevada mortalidad.7-9
En caso de existir ascitis refractaria el manejo se vuelve más complejo y el pronóstico de sobrevida se reduce notablemente, en parte por su asociación con peritonitis bacteriana espontánea, que a su vez se asocia en un 30% de los casos con síndrome hepato-renal de elevada mortalidad.7-9
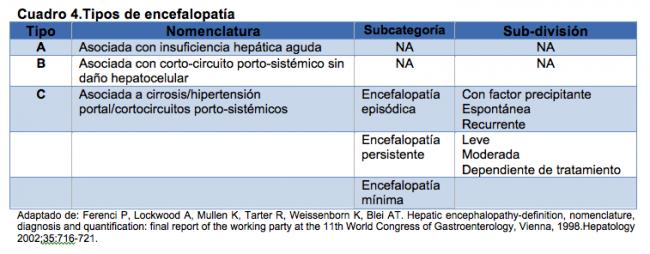
Encefalopatía hepática.
Se clasifica actualmente en tres categorías (cuadro 4), y es otra de las grandes complicaciones de la cirrosis relacionada con la pérdida de la capacidad funcional de las células hepáticas y la aparición de cortocircuitos portosistémicos que exponen al cerebro a diversas toxinas, principalmente amonio proveniente del área intestinal. A este fenómeno también contribuye la emaciación muscular característica del enfermo con cirrosis avanzada que impide disponer de un tejido muscular como un órgano de apoyo para la conversión de amonio en glutamina.10
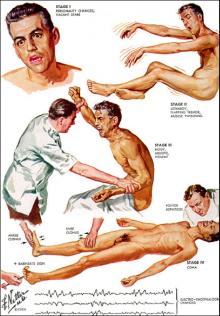 La encefalopatía se asocia a pobre pronóstico. Su presencia en insuficiencia hepática aguda (tipo A) se asocia a sobrevida de 10 al 40%. La encefalopatía tipo C también se asocia a un pobre pronóstico con sobrevidas de solo 42% a un año y 23% a 3 años, después de la aparición del primer episodio.10
La encefalopatía se asocia a pobre pronóstico. Su presencia en insuficiencia hepática aguda (tipo A) se asocia a sobrevida de 10 al 40%. La encefalopatía tipo C también se asocia a un pobre pronóstico con sobrevidas de solo 42% a un año y 23% a 3 años, después de la aparición del primer episodio.10
En el paciente con cirrosis hepática existe una clara asociación entre la progresión de la hipertensión portal y particularmente de la apertura de corto-circuitos porto-sistémicos y la aparición de encefalopatía hepática.11 Al inicio puede ser episódica, asociada a un claro factor precipitante, o bien espontánea, reflejando el daño hepatocelular avanzado con pérdida de la capacidad de detoxificación del amonio, que es considerado el principal metabolito involucrado en los síntomas neuro-psiquiátricos de la enfermedad.
Cuando la encefalopatía se convierte en recurrente, se le puede clasificar de acuerdo a la gravedad de la alteración del estado mental. Los criterios de West Haven son los más utilizados en la práctica clínica en nuestro país.10-11
Infecciones.
Las infecciones bacterianas constituyen una manifestación común en la cirrosis hepática. Comparado con el 5-7% de tasa de infección nosocomial descrita en la población general, los pacientes con cirrosis presentan una tasa del 30-40%. Los factores de riesgo más importantes para el desarrollo de infecciones son la hemorragia gastrointestinal y el deterioro avanzado de la función hepática. Las infecciones más frecuentes son la peritonitis bacteriana espontánea (25%), infecciones del tracto urinario (20%), neumonía (15%) y bacteremia espontánea (12%). La mortalidad en pacientes cirróticos que desarrollan infecciones bacterianas es alta, entre el 25-50%.7,9,12

Hepatocarcinoma
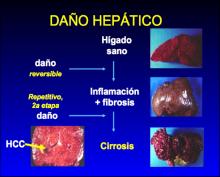 El cáncer de hígado se asocia a cirrosis hepática en el 70-80% de los casos, por lo cual este padecimiento se le considera pre-neoplásico. La sobrevida a 5 años es de tan solo un 8.9%. La incidencia del hepatocarcinoma varía dependiendo de la causa de la cirrosis y del grado de fibrosis, con frecuencias de aparición de 2.6 a 5.8% por año.13
El cáncer de hígado se asocia a cirrosis hepática en el 70-80% de los casos, por lo cual este padecimiento se le considera pre-neoplásico. La sobrevida a 5 años es de tan solo un 8.9%. La incidencia del hepatocarcinoma varía dependiendo de la causa de la cirrosis y del grado de fibrosis, con frecuencias de aparición de 2.6 a 5.8% por año.13
El hepatocarcinoma es un fenómeno ligado a la historia natural de la cirrosis, particularmente si su etiología guarda relación con el alcohol, virus de las hepatitis B y C, hemocromatosis o porfiria hepatocutánea tarda. Aunque el espectro de posibilidades sintomáticas de este tumor es amplio, algunos hepatomas pueden diagnosticarse en pacientes asintomáticos, en una fase en la que la cirugía de exéresis, el propio trasplante o la alcoholización del tumor, pueden llegar a ser curativas. Ello se consigue cuando se efectúan programas de detección oportuna basados en la realización de ultrasonidos de control.14
 Se considera que los pacientes con cirrosis e incluso a aquellos con hepatitis crónica viral C con fibrosis grado 3, o bien a aquellos con hepatopatía crónica viral B o C tratados deben ser sujetos a detección temprana de hepatocarcinoma. El mejor método en calidad-precio es el ultrasonido hepático realizado por personal experimentado y su frecuencia ideal debe ser cada 6 meses. No se recomienda el uso de alfa fetoproteína como maniobra de escrutinio, por su baja sensibilidad. Puede utilizarse como complemento diagnóstico o bien como seguimiento en pacientes con elevación basal de los valores y en quienes se decide dar un seguimiento mixto (radiológico y serológico).14
Se considera que los pacientes con cirrosis e incluso a aquellos con hepatitis crónica viral C con fibrosis grado 3, o bien a aquellos con hepatopatía crónica viral B o C tratados deben ser sujetos a detección temprana de hepatocarcinoma. El mejor método en calidad-precio es el ultrasonido hepático realizado por personal experimentado y su frecuencia ideal debe ser cada 6 meses. No se recomienda el uso de alfa fetoproteína como maniobra de escrutinio, por su baja sensibilidad. Puede utilizarse como complemento diagnóstico o bien como seguimiento en pacientes con elevación basal de los valores y en quienes se decide dar un seguimiento mixto (radiológico y serológico).14
Indices pronósticos en cirrosis hepática.
Se considera que la valoración del pronóstico tiene utilidad práctica en la predicción de la sobrevida de los pacientes. El índice más utilizado es el de Child-Pugh15 que se reproduce a continuación.
En el grado A se consideraba que la mortalidad a un año era de 0 y de 15% a los 2 años; en grado B a un año de 20% y de 40% a 2 años; en grado C, la mortalidad era de 55% a un año y de 65% a los 2 años.
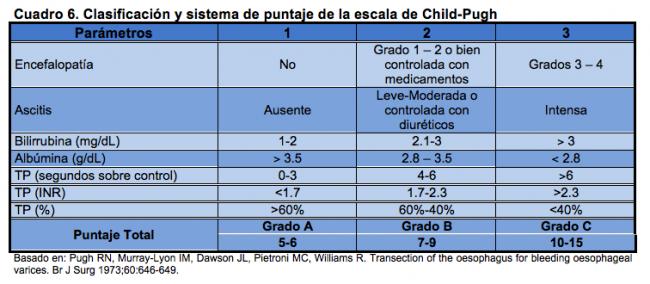
Clasificación de Child–Turcotte & Pugh
En 1964, Child y Turcotte publicaron un sistema de clasificación que se convirtió en el método predominante para evaluar pronóstico en los pacientes cirróticos. Ellos estratificaron los pacientes, sometidos a cirugía de shunt para aliviar la hipertensión portal, de acuerdo con su riesgo, seleccionando empíricamente 5 parámetros (albúmina sérica, bilirrubina sérica, ascitis, encefalopatía y estado nutricional).
Cada variable fue colocada en uno de tres estratos de severidad y una clase fue estimada Clase A (bajo riesgo), Clase B (riesgo intermedio) y Clase C (riesgo alto). Los puntajes son sumados con un resultado entre 5 y 15. Los cuestionamientos se generaron por tres de los parámetros (ascitis, encefalopatía y nutrición) considerados muy subjetivos y el resultado final coloca al paciente en tres clases, más que reflejar un espectro de urgencia.
En 1972, Pugh modificó la clasificación de Child-Turcotte como instrumento para predecir desenlaces después de cirugía porto-sistémica. Reemplazó nutrición por tiempo de protrombina (TP), con un puntaje como sigue: TP prolongado <4 s:1, TP: 4-6 s: 2 y >6 s:3. Para la albúmina, se cambio el punto de corte de 3 g. a 2.8 g. Y redefinió los siguientes grados A, B y C para el Score combinado: A:5-6;B: 7-9 y C:10-15.
Encefalopatía, el sistema de evaluación es como sigue:
- Grado 1 (leve): Cambios de comportamiento, inversión del ritmo de sueño.
- Grado 2 (moderado): Asterixis, somnolencia, confusión.
- Grado 3 (severo): Estupor, asterixis, pobre respuesta a estímulos externos.
- Grado 4 (pone en riesgo la vida): Coma
Referencias bibliográficas
- Zipprich A, Garcia-Tsao G, Rogowski S, Fleig WE, Seufferlein T, Prognostic indicators of survival in patients with compensated and decompensated cirrhosis Dollinger MM. Liver Int. 2012 October ; 32(9): 1407–1414
- D’Amico G, García-Tsao G & Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: a systematic review of 118 studies. J Hepatol 2006;44:217-31.
- De Franchis R. Revising consensus in portal hypertension: Report of the Baveno V consensus workshop on methodology of diagnosis and therapy in portal hypertension. Journal of Hepatology 2010;53:762–768.
- Pleguezuelo M, Benitez JM, Jurado J, Montero JL, De la Mata M. Diagnosis and management of bacterial infections in decompensated cirrhosis. World J Hepatol 2013; 5(1): 16-25.
- Solá E, Ginés P. Renal and circulatory dysfunction in cirrhosis: current management and future perspectives. J Hepatol 2010 Dec; 53:1135-45.
- European Association for the Study of the Liver. Ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. Journal of Hepatology 2010; 53:397–417
- Lee W. M., Stravitz R. T., Larson A. M. Introduction to the Revised American Association for the Study of Liver Diseases Position Paper on Acute Liver Failure 2011. Hepatology. 2012 Mar; 55(3):965-7.
- Ferenci P, Lockwood A, Mullen K, Tarter R, Weissenborn K, Blei AT. Hepatic encephalopathy-definition, nomenclature, diagnosis and quantification: final report of the working party at the 11th World Congress of Gastroenterology, Vienna, 1998.Hepatology 2002; 35:716-721.
- Arvaniti V, D’Amico G, Fede G, et al. Infections in patients with cirrhosis increase mortality 4-fold and should be used in determining prognosis. Gastroenterology 2010; 139 (4): 1246- 1256.
- Meza-Junco J, Montano-Loza A, Candelaria M. Treatment modalities in patients with hepatocellular carcinoma: a retrospective series in a single institution in Mexico. Gastroenterol-Hepatol 2004; 27(1): 11-7.
- European Association for the Study of the Liver. European Organisation for Research and Treatment of Cancer. EASL–EORTC Clinical Practice Guidelines: Management of hepatocellular carcinoma. Journal of Hepatology 2012;56:908–943.
- Pugh RN, Murray-Lyon IM, Dawson JL, Pietroni MC, Williams R. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg 1973; 60:646-649.
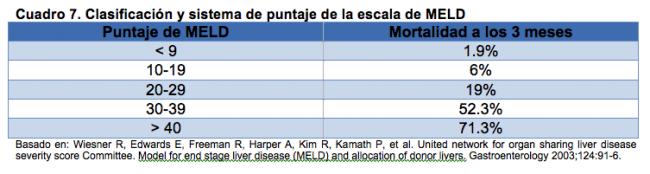
- Wiesner R, Edwards E, Freeman R, et al. Model of end-stage liver disease (MELD) and allocation of donor livers. Gatroenterology 2003; 124: 91-96
- Bohórquez HE, Beltrán O. Modelos de pronóstico en enfermedad hepática Child &Meld. Rev Colomb Gastroenterol 2004: 19 (2); 109- 113.
- Christensen E. Prognostic models in chronic liver disease: validity, usefulness and future role. Journal of hepatology 1997:26;1414-1424.
Material Didáctico:
Dr. Jorge Luis Poo
Dra. Fernanda García Alvarado
Comité Editorial Amhigos del Hígado


