Estudios de Imagen
Utilidad de la tomografía computarizada
¿Qué es una unidad de radiología, imagen e intervencionismo?
 Es un gabinete hospitalario que cumple con los estándares y la normatividad de la Secretaria de Salud y los exigibles controles de calidad para la industria tecnológica en relación al equipamiento y personal altamente calificado para generar estudios de calidad que permitan emitir diagnósticos certeros y confiables que ayuden a la recuperación de la salud de los pacientes, en conjunto con las habilidades y destrezas de su médico.
Es un gabinete hospitalario que cumple con los estándares y la normatividad de la Secretaria de Salud y los exigibles controles de calidad para la industria tecnológica en relación al equipamiento y personal altamente calificado para generar estudios de calidad que permitan emitir diagnósticos certeros y confiables que ayuden a la recuperación de la salud de los pacientes, en conjunto con las habilidades y destrezas de su médico.
Radiología digital
 ¿Qué es?
¿Qué es?
Los Rayos X son la fuente de energía más utilizada y antigua para producir imágenes del cuerpo humano, siendo exámenes no dolorosos que ayudan a los médicos a diagnosticar y a dar seguimiento a la respuesta al tratamiento de las enfermedades.
La Radiografía es la exposicion de una parte del cuerpo a una pequeña dosis de radiación ionizante, que permite producir imágenes de cualquier parte del cuerpo.
¿Qué ventajas tiene la TC dual?
Es posible realizar con este equipo un dignóstico no invasivo, sin importar el movimiento.
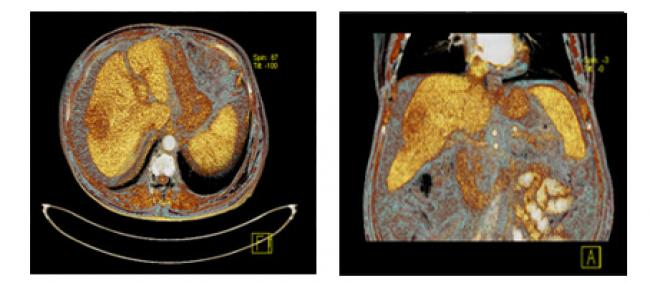
Permite estudiar órganos sólidos y vasos sanguíneos, lo que facilita el diagnóstico de tumores y sirve como guía en las biopsias, además de que puede ayudar a determinar la densidad de las lesiones, es decir si un tumor es sólido o líquido, ayuda a calcular su tamaño y la relación del órgano de origen con las estructuras adyacentes.
La TC obtiene múltiples imágenes, pudiendo el médico estudiar una región en todos sus planos, produciendo reconstrucciones multiplanares o en 3D, las cuales permiten visualizar las diferentes estructuras en todos sus ángulos.
Las imágenes pueden ser impresas en una placa convencional a través de una impresora láser o grabarse en CD o DVD.
Su índice de resolución es de .330 mm. lo que hace posible una excelente calidad de imagen, la cual permite brindar un diagnóstico preciso.
Confirma los criterios actuales que determinan, cuando un paciente con una tumoracíón puede ser o no operado, demostrando con precisión su localización en un sólo órgano o bien involucro de estructuras vasculares adyacentes o lesiones a distancia (metástasis). La TC en estos casos ofrece una predicción de casi el 100%.
¿Aplicaciones de TC dual en general?
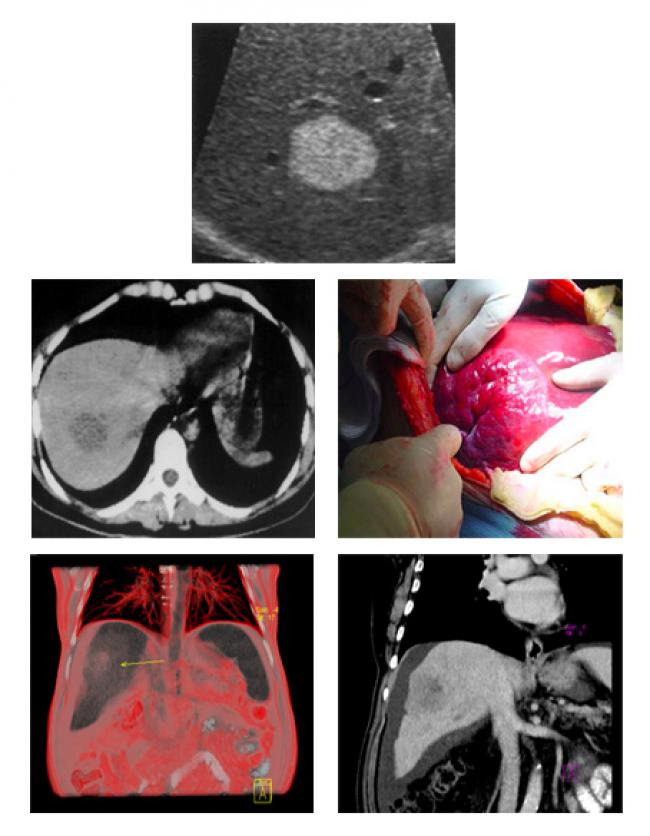
Las aplicaciones están enfocadas al estudio de padecimientos agudos o crónicos que requieren un diagnóstico rápido y no invasivo, en especial en el hígado para descartar la presencia de cirrosis o tumores benignos o malignos o bien para realizar procedimientos de intervención bajo guía topográfica como en las biopsias, drenaje de colecciones o colocación de catéter.
Técnica de estudio
Depende básicamente de las condiciones generales del paciente y lo que su médico quiera confirmar o descartar.
El estudio se puede realizar en fase simple y con los equipos actuales, sistema Dual y de 252 detectores. Se obtienen excelentes imágenes,sin embargo lo ideal es usar medio de contraste por vía oral (agua o contraste iodado) que opacifique asas intestinales.
La administración de contraste endovenoso es necesaria para demostrar con mayor precisión la localización, morfología, tamaño y vascularidad de órganos y tejidos, asi como las estructuras vasculares. En tumores se hacen mas aparentes los contornos, presencia o ausencia de zonas de degeneración central y su extensión local a ganglios linfáticos o (metástasis). En otros órganos normales, permitiendo demostrar además alteraciones en la perfusión y retardo en la eliminación.
La administracion de contraste requiere la canalización de una vena de buen cálibre (radial o cubital), utilizando un punzo-cat 18 ó 20. Ya que la administración es automática controlada por un inyector de presión, lo que permite la adquisición de imágenes en fase arterial temprana, venosa y tardías para demostrar la presencia de zonas hipo o hiper vasculares, lo que ayuda en el diagnóstico diferencial de masas tumorales benignas y malignas.
La región anatómica de interés, se estudia en toda su extensión, permitiendo obtener el 100% de información, lom que facilita el post proceso de las imágenes por el medico radiólogo en el sistema de cómputo y en instituciones hospitalarias la generación de un resultado preliminar de inmediato.
Preguntas frecuentes sobre tomografía computarizada
1. ¿Es la TC segura? Sí, porque los riesgos asociados son mínimos y la cantidad de radiación baja, el estudio contrastado se realiza previa determinación de creatinina en sangre para valorar la función renal y con autorización del paciente. Los restos del contraste iodado se eliminan a través de la orina, por lo que antes de que el paciente se retire del centro de diagnóstico, se le recomienda tomar abundantes líquidos en las siguientes ocho horas.
2. ¿Utiliza radiación? Si, aunque el tiempo de exposición en equipos actuales es de segundos.
3. ¿Es la TC un procedimiento sin dolor? Si lo es y solo sentirá el dolor de la punción para la inyección del contraste.
4. ¿Cuánta radiación recibo durante la realización de una TC? Los tomógrafos dual o de 252 detectores, la dosis disminuye al 50% en comparación con los equipos tradicionales.
5. ¿Existen efectos secundarios en el TC? No, únicamente la molestia que condiciona el dolor que produce la punción de la aguja a a través de la cual se administra el contraste.
6. ¿Con qué frecuencia puedo realizarme una TC? La frecuencia con la que debe realizarse una TC dependerá de su histotrial clínico, estilo de vida y de su edad. Su médico le explicará los riesgos si padece una enfermedad como cirrosis o cáncer.
7. ¿Por qué la TC es muy conocida? La TC ha existido desde 1975, sin embargo en los últimos años su evolución ha hecho de ella el procedimiento de primera elección en la investigación clínica/diagnóstica. El equipo líder de la TC se fabricó a finales de los 90 y se confirmó su eficacia en el 2005, cuando aparece el equipo Dual y en el 2007 el de 252 detectores.
8. ¿En qué tiempo obtengo mis resultados? Los resultados se entregaran al paciente, médico o se integraran al expediente clínico en 24/48 horas posteriores a la realización del estudio.
9. ¿Qué es un medio de contraste? Es una sustancia que contiene yodo, el ideal es el no iónico (baja cantidad de yodo).
10. ¿Qué sucede después de mi estudio? Al finalizar el estudio, el paciente se incorpora de la mesa y verificara en la recepción la fecha de entrega de resultados y/o la transferencia de los mismos al expediente médico.
11. ¿Qué significado tienen los resultados de una TC? Los resultados estarán disponibles para su médico en 24/48 horas y deberán incluir una interpretación del radiólogo en lenguaje accesible y las imágenes de TC.
12. ¿Puedo ver los resultados? Si, su médico tendrá los resultados en uno o dos días hábiles después del estudio y usted podrá pedirle una revisión de los mismos.
13. ¿Cuántos estudios de TC se realizan al año? Aproximadamente en el año 2011, se realizaron 1.250.000 estudios. En la actualidad el número está aumentando considerablemente, ya que no solo se realizan con propósitos de diagnóstico, sino también de investigación y se calcula que en los próximos años la cifra en México aumentara a 2.000.000.
14. ¿Hay otras alternativas diagnosticas? Sí y no. Si existen otros exámenes que usted puede realizarse: hay técnicas de exploración metabólica (biológica) como el PET-CT y la resonancia magnética (RM) procedimiento que no usa radiación.
15. ¿Qué diferencias existen entre TC, RM y TEP? La TC, RM y PET-CT son modalidades de imagen (anatómica) que permiten determinar el tamaño, localización y la forma de los órganos y estructuras corporales. El PET-CT es una modalidad de imagen (metabólica y anatómica) que permite ver la función de células tumorales, siendo su información diferente a la obtenida por cualquier otra prueba disponible.
Ultrasonido hepático
 ¿Qué es un ultrasonido hepático?
¿Qué es un ultrasonido hepático?
El ultrasonido, abreviado US, es un método de diagnóstico que nos permite ver el hígado. No utiliza radiación ni medios de contraste, no es doloroso y es relativamente barato en comparación con otros métodos utilizados para la revisión de este órgano. Para realizar un estudio de US es preferible que la persona se abstenga de ingerir alimentos y líquidos por 6 a 8 hr. Esto nos permite evaluar la vesícula biliar, que es una estructura íntimamente ligada al hígado. El US del hígado y la vía biliar es uno de los estudios más frecuentes, por lo que existen gran cantidad de profesionales capacitados para su realización. Sin embargo, cuando existe la sospecha de que haya algún problema asociado (cirrosis, tumores benignos o malignos) es preferible que el estudio lo haga una persona con experiencia en un aparto de buena resolución.
¿Cómo funciona?
 El ultrasonido es una técnica que utiliza ondas sonoras para tomar imágenes del feto dentro del útero. Debido a que utiliza ondas sonoras en lugar de radiaciones, el ultrasonido es más seguro que los rayos X. Poco a poco, el ultrasonido se ha convertido en una parte cada vez más importante de los cuidados de la salud, ya que proporciona información que puede ayudar al médico a planear el seguimiento de la patología de algun organo.
El ultrasonido es una técnica que utiliza ondas sonoras para tomar imágenes del feto dentro del útero. Debido a que utiliza ondas sonoras en lugar de radiaciones, el ultrasonido es más seguro que los rayos X. Poco a poco, el ultrasonido se ha convertido en una parte cada vez más importante de los cuidados de la salud, ya que proporciona información que puede ayudar al médico a planear el seguimiento de la patología de algun organo.
El ultrasonido se basa en el rebote de ondas sonoras sobre el organo o estructura donde se realiza. Los ecos producidos por estas ondas se convierten en una imagen, llamada sonograma, que aparece en un monitor de televisión. Esta técnica también suele denominarse sonografía o sonar.
Importancia del ultrasonido para el diagnóstico de enfermedades en el hígado.
Más de 200 millones de personas en el mundo ente- ro padecen de hepatitis crónica causado por virus de hepatitis C (VHC). La mayoría de las veces, esta patología se puede manifestar como un cuadro leve, sin ictericia y rara vez puede conducir a falla hepática fulminante. Su transmisión, por lo general, es por vía parenteral; sin embargo, la ruta de transmisión sólo se puede identificar en 40 a 50% de los casos. Tiene un periodo de incubación de dos a 26 semanas con un pico de la 6a. a la 8a. semanas posterior a la infección.
La mayoría de los pacientes infectados con VHC progresan a una enfermedad crónica, como hepatitis crónica persistente o como hepatitis crónica activa. La hepatitis crónica persistente es una enfermedad benigna autolimitada con un periodo largo de recuperación, los pacientes son asintomáticos y sólo se observa elevación de las transaminasas. La hepatitis crónica activa se caracteriza por inflamación cró- nica con destrucción continua de los hepatocitos que progresa a cirrosis y falla hepática. Más de 75% de los pacientes desarrollan hepatitis crónica activa y cuando progresan a falla hepática, el único tratamiento es el trasplante hepático.
La cirrosis en la etapa final es el resultado de un complejo proceso de daño celular, pero al mismo tiempo la glándula hepática tiende a realizar un proceso de rege- neración parcial y a la formación de fibrosis. Esto es frecuente en pacientes con hepatitis crónica activa, en una incidencia de 20 a 25%. Las complicaciones más seve- ras en la etapa final de esta enfermedad son las si- guientes: hemorragia por várices, ascitis, edema, en- cefalopatía hepática, coagulopatía, hiperesplenismo y en algunos pacientes desarrollo de hepatocarcinoma (CHC). El desarrollo de CHC en Estados Unidos es de cuatro casos por 100,000 habitantes o representa 2% de la totalidad de las neoplasias malignas. Aproximada- mente se presentan 5-10,000 nuevos casos por año. Su incidencia es mayor en la raza china o en sus descendientes. La causa más común del CHC en Estados Unidos está relacionada a cirrosis de etiología alcohólica, por utilización de esteroides o por hemocromatosis.
Esteatosis o infiltración grasa
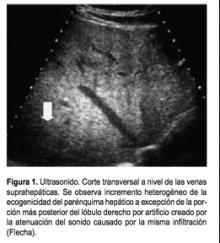 En la mayoría de los casos es uno de los primeros hallazgos que se pueden identificar en un paciente con hepatopatía crónica. Por ultrasonido es característico identificar importante incremento de la ecogenicidad de la glándula hepática en forma focal o generalizada. En ocasiones se presenta importante atenuación del haz sónico, lo que no permite evaluar en forma adecuada el parénquima en la porción más posterior del lóbulo derecho, motivo por el cual es necesario practicar otro método de estudio como TCHM o RM para determinar la extensión de esta infiltración y tratar de determinar si se trata de una esteatosis hepática benigna causada por múltiples factores, como son: Diabetes, obesidad, alimentación parenteral, quimioterapia, desnutrición, depósito de glucógeno, medicamentos (corticoesteroides, amiodarona, etc.), pancreatitis crónica, etc. o si se trata de esteatosis coexistente con inflamación y fibrosis (Figura 1).
En la mayoría de los casos es uno de los primeros hallazgos que se pueden identificar en un paciente con hepatopatía crónica. Por ultrasonido es característico identificar importante incremento de la ecogenicidad de la glándula hepática en forma focal o generalizada. En ocasiones se presenta importante atenuación del haz sónico, lo que no permite evaluar en forma adecuada el parénquima en la porción más posterior del lóbulo derecho, motivo por el cual es necesario practicar otro método de estudio como TCHM o RM para determinar la extensión de esta infiltración y tratar de determinar si se trata de una esteatosis hepática benigna causada por múltiples factores, como son: Diabetes, obesidad, alimentación parenteral, quimioterapia, desnutrición, depósito de glucógeno, medicamentos (corticoesteroides, amiodarona, etc.), pancreatitis crónica, etc. o si se trata de esteatosis coexistente con inflamación y fibrosis (Figura 1).
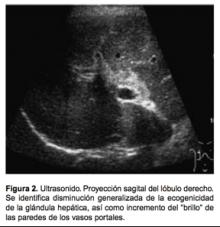 La sensibilidad diagnóstica de la esteatosis hepática es proporcional a la severidad de la afección, pero se ha reportado una sensibilidad hasta de 98% en pacientes con infiltración moderada a severa. Cuando el paciente desarrolla cirrosis hepática, sólo el 60% presentan signos y síntomas; sin embargo, como ya se mencionó antes, esta alteración desencadena un proceso de destrucción y reparación simultánea y continúa dando como resultado cambios variables en la morfología y ecotextura hepática. Los hallazgos mor- fológicos de la hepatitis crónica son variables e independientemente de la etiología se pueden reconocer diferentes hallazgos, los cuales en su mayoría son paralelos a los hallazgos histológicos. En las etapas tempranas, el parénquima hepático puede presentar dismi- nución generalizada de la ecogenicidad con incremento del brillo de las paredes portales y de los manguitos periportales (Figura 2); en otras, puede haber un aumento en el tamaño de la glándula; sin embargo, en el 25% aproximadamente de los pacientes el estudio ultrasonográfico puede ser completamente normal.
La sensibilidad diagnóstica de la esteatosis hepática es proporcional a la severidad de la afección, pero se ha reportado una sensibilidad hasta de 98% en pacientes con infiltración moderada a severa. Cuando el paciente desarrolla cirrosis hepática, sólo el 60% presentan signos y síntomas; sin embargo, como ya se mencionó antes, esta alteración desencadena un proceso de destrucción y reparación simultánea y continúa dando como resultado cambios variables en la morfología y ecotextura hepática. Los hallazgos mor- fológicos de la hepatitis crónica son variables e independientemente de la etiología se pueden reconocer diferentes hallazgos, los cuales en su mayoría son paralelos a los hallazgos histológicos. En las etapas tempranas, el parénquima hepático puede presentar dismi- nución generalizada de la ecogenicidad con incremento del brillo de las paredes portales y de los manguitos periportales (Figura 2); en otras, puede haber un aumento en el tamaño de la glándula; sin embargo, en el 25% aproximadamente de los pacientes el estudio ultrasonográfico puede ser completamente normal.
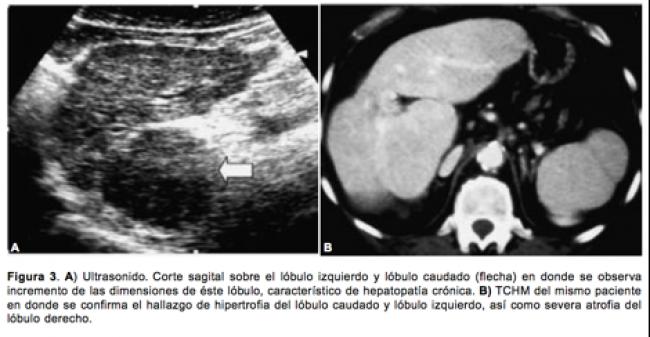
Cuando el daño hepatocelular progresa a cirrosis, los hallazgos pueden ser diversos. Frecuentemente existe hipertrofia del lóbulo caudado y del lóbulo izquierdo (Figura 3). Esta alteración en la asimetría de los lóbulos parece ser que es causado por el resultado de una relativa regeneración lobar más que al incremento de la fibrosis secundario a un accidente en el suministro sanguíneo. La ecotextura de la glándu- la característicamente es heterogénea, de aspecto nodular. Característicamente en el paciente alcohólico, los nódulos son pequeños, en el paciente con virus C los nódulos son de mayor tamaño. Es frecuente una concomitante pérdida de volumen del lóbulo derecho causado por la fibrosis progresiva. El grado de cicatrización es variable y ocasionalmente da como resultado la retracción de algunas áreas hepáticas que se extienden hasta la cápsula produciendo alteración importante del contorno hepático.
La vena porta
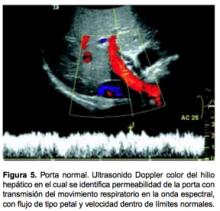 La vena porta (VP) lleva aproximadamente el 75% de la totalidad del flujo y aporta aproximadamente el 60% del oxígeno necesario para esta glándula. La presión normal de la porta es de 5-10 mm Hg. La velocidad del flujo por análisis Doppler dúplex de la porta es de 20 a 30 cm/seg; por lo que una disminución en su velocidad puede ser indicativo de hipertensión. Sin embargo, esto se puede ver influenciado por múltiples factores, incluyendo la recanalización de la vena umbilical como resultado de hipertensión portal. Esto nos demuestra que la evaluación de la porta en forma individual es insuficiente para el diagnóstico de hipertensión, ya que en realidad es la circulación colateral la que dictamina finalmente la dinámica del flujo portal. La porta en la evaluación por medio del UDC se identifica como una estructura tubular cuyo diámetro puede variar de pocos milímetros o mayor a 1.3 cm. La evaluación de la dirección del flujo es muy importante. Característicamente, el flujo portal es de tipo petal y la mayoría de los pacientes (Figura 5) aún con datos que sugieren hipertensión porta severa, mantienen esta dirección. La inversión del flujo (hepatofuga) es más común de lo que se pensaba antes, debido a la utilización rutinaria de UDC la frecuencia es del 3 al 23% aproximadamente y definitivamente es uno de los hallazgos más importantes que se pueden identificar en forma precisa y rápida gracias a este método de estudio, La inversión del flujo portal es un hallazgo sumamente útil desde el punto de vista clínico, ya que indica un pronóstico menos favorable al existir mayor riesgo de hemorragia.
La vena porta (VP) lleva aproximadamente el 75% de la totalidad del flujo y aporta aproximadamente el 60% del oxígeno necesario para esta glándula. La presión normal de la porta es de 5-10 mm Hg. La velocidad del flujo por análisis Doppler dúplex de la porta es de 20 a 30 cm/seg; por lo que una disminución en su velocidad puede ser indicativo de hipertensión. Sin embargo, esto se puede ver influenciado por múltiples factores, incluyendo la recanalización de la vena umbilical como resultado de hipertensión portal. Esto nos demuestra que la evaluación de la porta en forma individual es insuficiente para el diagnóstico de hipertensión, ya que en realidad es la circulación colateral la que dictamina finalmente la dinámica del flujo portal. La porta en la evaluación por medio del UDC se identifica como una estructura tubular cuyo diámetro puede variar de pocos milímetros o mayor a 1.3 cm. La evaluación de la dirección del flujo es muy importante. Característicamente, el flujo portal es de tipo petal y la mayoría de los pacientes (Figura 5) aún con datos que sugieren hipertensión porta severa, mantienen esta dirección. La inversión del flujo (hepatofuga) es más común de lo que se pensaba antes, debido a la utilización rutinaria de UDC la frecuencia es del 3 al 23% aproximadamente y definitivamente es uno de los hallazgos más importantes que se pueden identificar en forma precisa y rápida gracias a este método de estudio, La inversión del flujo portal es un hallazgo sumamente útil desde el punto de vista clínico, ya que indica un pronóstico menos favorable al existir mayor riesgo de hemorragia.
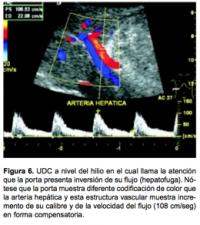
 Asimismo, en los pacientes con hepatocarcinoma la sobrevida es sustancialmente menor cuando existe in- versión del flujo (Figura 6). Otro hallazgo interesante es la pérdida de la varia- ción de la onda espectral en la porta originada normal- mente por la respiración, ya que ante la presencia de un parénquima fibrótico no se va a identificar esta trans- misión, este dato tiene una sensibilidad diagnóstica mayor al 80%. Es posible observar en el 20% de los pacientes con daño hepático severo o posterior al trasplante hepático, flujo de tipo helicoidal (flujo hepatopetal y hepatofuga al mismo tiempo, llamado también bidireccional. Aun cuando no es frecuente, de manera compensatoria, la arteria hepática puede mostrar un aumento en su calibre, así como de la velocidad de su flujo.
Asimismo, en los pacientes con hepatocarcinoma la sobrevida es sustancialmente menor cuando existe in- versión del flujo (Figura 6). Otro hallazgo interesante es la pérdida de la varia- ción de la onda espectral en la porta originada normal- mente por la respiración, ya que ante la presencia de un parénquima fibrótico no se va a identificar esta trans- misión, este dato tiene una sensibilidad diagnóstica mayor al 80%. Es posible observar en el 20% de los pacientes con daño hepático severo o posterior al trasplante hepático, flujo de tipo helicoidal (flujo hepatopetal y hepatofuga al mismo tiempo, llamado también bidireccional. Aun cuando no es frecuente, de manera compensatoria, la arteria hepática puede mostrar un aumento en su calibre, así como de la velocidad de su flujo.
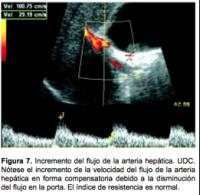
 La velocidad normal de la arteria hepática es de 30 a 50 cm/seg (Figura 7). El incremento progresivo de la fibrosis hepática, condiciona en forma proporcional, un aumento de la tortuosidad de este vaso, lo que va a dar como resultado un incremento en el índice de resistencia (IR). El IR se calcula multiplicando la velocidad sistólica por la velocidad diastólica y posteriormente dividiendo la cifra ob- tenida entre la velocidad sistólica. El valor normal es de 0.65, en el paciente cirrótico comúnmente este índice es mayor de 0.70 a menos que se formen fístulas arteriovenosas no tumorales, en este caso, este índice disminuye, pero va existir incremento de la HTP. Muchos autores han descrito que la elevación del índice de resistencia se correlaciona con el incremento de la presión en la porta.Las venas suprahepáticas también van a presentar alteración en la morfología de su espectro por pérdida de la señal de tipo trifásico a monofásico o “aplanado”. Cuando la velocidad del flujo en la porta disminuye gradualmente, tenemos la obligación de buscar la presencia de colaterales intra o retroperitoneales.
La velocidad normal de la arteria hepática es de 30 a 50 cm/seg (Figura 7). El incremento progresivo de la fibrosis hepática, condiciona en forma proporcional, un aumento de la tortuosidad de este vaso, lo que va a dar como resultado un incremento en el índice de resistencia (IR). El IR se calcula multiplicando la velocidad sistólica por la velocidad diastólica y posteriormente dividiendo la cifra ob- tenida entre la velocidad sistólica. El valor normal es de 0.65, en el paciente cirrótico comúnmente este índice es mayor de 0.70 a menos que se formen fístulas arteriovenosas no tumorales, en este caso, este índice disminuye, pero va existir incremento de la HTP. Muchos autores han descrito que la elevación del índice de resistencia se correlaciona con el incremento de la presión en la porta.Las venas suprahepáticas también van a presentar alteración en la morfología de su espectro por pérdida de la señal de tipo trifásico a monofásico o “aplanado”. Cuando la velocidad del flujo en la porta disminuye gradualmente, tenemos la obligación de buscar la presencia de colaterales intra o retroperitoneales.
Una de las mayores complicaciones de la HTP es la hemorragia originada por circulación colateral o várices, las cuales se pueden identificar por medio del ultrasonido Doppler color, hacia los cuadrantes superiores e inferiores del abdomen, así como de la región retroperitoneal. La circulación colateral se identifica frecuentemente en el la región esplenorrenal (21%), por recanalización del ligamento paraumbilical (14%) y en otras regiones como son el epigastrio y/o retroperitoneo; sin embargo, existen otros métodos de imagen más sensibles para identificar estos hallazgos. Otros signos indirectos, pero importantes y frecuentes de hipertensión porta son la presencia de ascitis, así como de esplenomegalia.
Evaluación lesiones focales
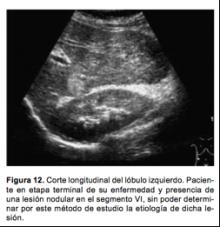
Se ha establecido el papel del US para el escrutinio de lesiones focales en el hígado cirrótico; sin embargo, la especificidad es baja, ya que en muchas ocasiones los nódulos de regeneración, nódulos displásicos, infiltración grasa focal, la hiperplasia nodular focal e inclusive un hemangioma atípico pueden ser confundidos con un HC (Figura 12).
Aun así, existen algunos hallazgos que pueden sugerir la presencia de HC, por ejemplo, la presencia de una pseudocápsula que se identifica como un halo hipoecoico y un hallazgo todavía más importante el poder demostrar la presencia de fístulas arteriovenosas intratumorales. Por análisis espectral, la velocidad de flujo en la arteria hepática ante la presencia de una fís- tula arteriovenosa puede exceder los 240 cm/seg, lo cual es claramente contrastante ante la presencia de un nódulo de regeneración, en donde la velocidad del mayor a los 90 o 100 cm/ seg. Este dato es sumamente específico; sin embargo, si la lesión es muy pequeña, aun con los equipos actuales, es imposible identificar la presencia de fístulas, por lo que los estudios de RM y TAC sin duda alguna son más sensibles y específicos para este tipo de lesión . Tampoco debemos olvidar que el paciente cirrótico puede formar FAV no tumorales de manera espontá- nea o como complicación de una biopsia y que otras entidades como la hiperplasia nodular focal y el adenoma son también formadores de FAV extensas. Otra utilidad de práctica universal de este método de imagen, es el de servir como guía para procedimien- tos invasivos como son la toma de biopsia y la ablación de hepatocarcinomas mediante la utilización de alcohol o radiofrecuencia.
Nódulos
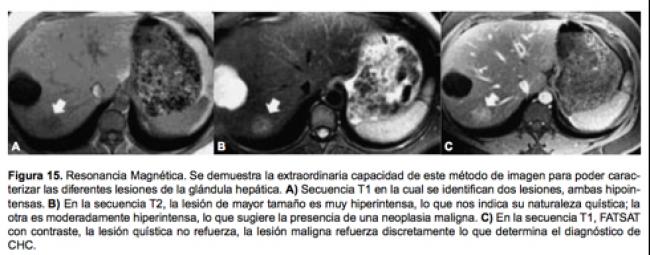
La hiperplasia nodular regenerativa se define como una nodularidad difusa del hígado con la formación de múltiples nódulos regenerativos rodeado de tejido fibrótico. El tipo de septos fibrosos influye en el tamaño de los nódulos; por ejemplo, en la hepatitis C o B, los septos son delgados, pierden su configuración, por lo que los nódulos presentan dimensiones de 3 a 10 cm de diámetro (cirrosis macronodular). Todo lo contrario en la cirrosis alcohólica, los septos son más gruesos y por lo tanto son restrictivos, dando lugar a nódulos más pequeños de aproximadamente 3 mm o menos (cirrosis micronodular). El nódulo hiperplásico adenomatoide también conocido con otros nombres como: hiperplasia adeno- matosa, hiperplasia adenomatoide, hiperplasia nodular, nódulo regenerativo macronodular, pseudotumor hepatocelular, es una lesión proliferativa que difiere del nódulo de regeneración porque son lesiones de mayor tamaño (hasta 10 cm) con presencia de un complejo completo de los elementos de la triada portal y ausencia de una cápsula verdadera. Se considera una lesión premaligna y puede contener células atípicas o células francamente malignas. La mayoría de los estudios afirman que el ultrasoni- do permite la detección de las lesiones focales menores a 2 cm en más del 80% de los pacientes. Las lesiones focales sugestivas de hepatocarcinoma son aquellas lesiones hipoecoicas, vascularizadas cuando se evalúan por Doppler color y que desplazan o infiltran estructuras vasculares. El diagnóstico se pue- de sugerir con cierta confianza cuando además de observar la lesión nodular se identifica un trombo en la vena porta; sin embargo, una vez que se ha iden- tificado una lesión nodular es necesario y muy reco- mendable realizar estudios de extensión como, por ejemplo, Resonancia Magnética con la finalidad de caracterizarla y tratar de determinar su naturaleza benigna o maligna (Figura 15).
Resonancia magnética
 Una resonancia magnética (RM) es un examen imagenológico que utiliza imanes y ondas de radio potentes para crear imágenes del cuerpo. No se emplea radiación (rayos X).
Una resonancia magnética (RM) es un examen imagenológico que utiliza imanes y ondas de radio potentes para crear imágenes del cuerpo. No se emplea radiación (rayos X).
Las imágenes por resonancia magnética solas se denominan cortes y se pueden almacenar en una computadora o imprimir en una película. Un examen produce docenas o algunas veces cientos de imágenes.
Una resonancia magnética no causa dolor. Si usted tiene dificultad para permanecer quieto o está muy nervioso, se le puede dar un medicamento para relajarlo. El movimiento excesivo puede ocasionar errores e imágenes borrosas en la resonancia.
La mesa puede estar dura o fría, pero usted puede solicitar una frazada o una almohada. Dado que la máquina emite ruidos sordos o zumbidos fuertes al encenderse, se pueden usar protectores de oídos con el fin de reducir el ruido.
Un intercomunicador en el cuarto le permite a usted hablar con alguien en cualquier momento. Asimismo, algunos equipos para resonancia magnética tienen televisores y audífonos especiales que usted puede utilizar para ayudar a pasar el tiempo.
No hay un período de recuperación, a menos que le hayan dado un medicamento para relajarlo. Después de una resonancia magnética, usted puede reanudar la dieta, las actividades y los medicamentos normales.
Tener una resonancia magnética junto con otros métodos imagenológicos con frecuencia puede ayudar al médico a elaborar un diagnóstico.
Las imágenes por resonancia magnética tomadas después de haber administrado un colorante especial (medio de contraste) dentro del cuerpo pueden brindar información adicional acerca de los vasos sanguíneos.
Gammagrafía
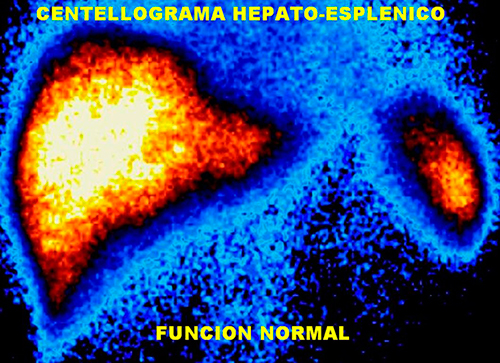 Es un estudio que utiliza un material radiactivo para ayudar a determinar qué tan bien está funcionado el bazo o el hígado.
Es un estudio que utiliza un material radiactivo para ayudar a determinar qué tan bien está funcionado el bazo o el hígado.
El médico inyectará un material radiactivo, llamado radioisótopo, en una de las venas. Luego de que el hígado absorba el material, se le solicitará acostarse en la mesa debajo del escáner.
El escáner puede determinar dónde se ha acumulado el material radiactivo en el cuerpo, mostrando las imágenes en una computadora. Es posible que se le solicite permanecer quieto o cambiar de posición durante el procedimiento.
El examen puede suministrar información acerca del funcionamiento del hígado y el bazo y también se utiliza para ayudar a confirmar otros resultados de exámenes.
El uso más común de una gammagrafía del hígado es diagnosticar una afección llamada hiperplasia nodular focal (o HNF) benigna.
Referencias
- Mortele KJ, Ros PR. Imaging of diffuse liver disease. Semin Liver Dis 2011; 21: 195-212.
- Ralls PW, Jeffrey Jr. RB, Kane RA, Robbin M. Ultrasonography. Gastroenterol Clin North Am 2002; 31: 801-25.
- Vázquez Lamadrid, J., & Bezaury Rivas, P. Importancia del ultrasonido para la evaluación de pacientes con hepatopatía por virus C. An Radiol Méx [Internet]. 2005 [citado el 15 de noviembre de 2007]; 3:[aprox. 2 p.].
- Csendes, P., Paolinelli, P., Busel, D., Venturelli, V., & Rodríguez, J. (2004). Higado graso: ultrasonido y correlación anatomopatológica. Revista chilena de radiología, 10(2), 50-52.
- Chaparro, M., González-Moreno, L., & Moreno-Otero, R. (2008). Potencial de la ultrasonografía ecopotenciada en la caracterización de las lesiones focales hepáticas. Medicina clínica, 131(2), 73-77.
Material Didáctico:
Dra. Rocío Brom Valladares.
rocitla@gmail.com
Dra. Fernanda García Alvarado.
Dr. Jorge Luis Poo
Comité Editorial Amhigos del Hígado




