Alimentación
¿QUÉ ES UNA DIETA ?
 La palabra DIETA viene de la palabra griega DAYTA (Διατροφή), que luego pasó al latín como “dioeta”, significa ‘régimen de vida”. En los antiguos tratados militares, sobre todo romanos, se hablaba del aseguramiento de la “dayta” para garantizar el alimento de las tropas. Sin “dayta” los guerreros no tenían energía. Por ello, de acuerdo al concepto antiguo, todo ser humano requiere una “dayta” para realizar su vida. La palabra dieta también hace referencia al régimen que, en determinadas circunstancias, realizan personas sanas, enfermas o convalecientes en el comer, beber y dormir. Representa la cantidad de alimentos que un ser humano ingiere en 24 horas.
La palabra DIETA viene de la palabra griega DAYTA (Διατροφή), que luego pasó al latín como “dioeta”, significa ‘régimen de vida”. En los antiguos tratados militares, sobre todo romanos, se hablaba del aseguramiento de la “dayta” para garantizar el alimento de las tropas. Sin “dayta” los guerreros no tenían energía. Por ello, de acuerdo al concepto antiguo, todo ser humano requiere una “dayta” para realizar su vida. La palabra dieta también hace referencia al régimen que, en determinadas circunstancias, realizan personas sanas, enfermas o convalecientes en el comer, beber y dormir. Representa la cantidad de alimentos que un ser humano ingiere en 24 horas.
 La palabra dieta aparece en la Iliada, la obra inmortal de Homero, del siglo VIII A.C. en la cual tenía una connotación de un “banquete”. Por cierto, muchos años después, en la obra, “el banquete” de Platón, escrita en el 416 A.C. se dedica la cena a festejar a Agatón, el poeta y actor trágico, vencedor de las fiestas Leneas. Tras el delicioso ágape, el anfitrión propone discutir el tema del Amor (de Eros) y pide a cada uno de los asistentes que exponga su opinión.
La palabra dieta aparece en la Iliada, la obra inmortal de Homero, del siglo VIII A.C. en la cual tenía una connotación de un “banquete”. Por cierto, muchos años después, en la obra, “el banquete” de Platón, escrita en el 416 A.C. se dedica la cena a festejar a Agatón, el poeta y actor trágico, vencedor de las fiestas Leneas. Tras el delicioso ágape, el anfitrión propone discutir el tema del Amor (de Eros) y pide a cada uno de los asistentes que exponga su opinión.
Sorprendentemente, el último de los asistentes es nada menos que el filósofo Sócrates que comenta: “Uno desea lo que no tiene. El amor consiste en querer poseer siempre lo bueno…” y resulta curioso que precisamente ese objeto del deseo de posesión muchas veces nos pierde hacía la simple acumulación de excesos como ocurre con los alimentos.
 El gran Hipócrates, el médico griego que vivió en 460-370 A.C. también disponía de un aforismo relacionado con la dieta que decía: “… ni cosa alguna que exceda lo que la naturaleza quiera, resulta bueno.” Fue un gran precursor de la dietética. De acuerdo a sus teorías, que en la actualidad están desacreditadas, cada alimento era clasificado, de acuerdo a sus cualidades, en caliente o frío y seco ó húmedo, en correspondencia con los cuatro elementos de fuego, agua, tierra y aire.
El gran Hipócrates, el médico griego que vivió en 460-370 A.C. también disponía de un aforismo relacionado con la dieta que decía: “… ni cosa alguna que exceda lo que la naturaleza quiera, resulta bueno.” Fue un gran precursor de la dietética. De acuerdo a sus teorías, que en la actualidad están desacreditadas, cada alimento era clasificado, de acuerdo a sus cualidades, en caliente o frío y seco ó húmedo, en correspondencia con los cuatro elementos de fuego, agua, tierra y aire.
Decía que de acuerdo al temperamento de las personas debía uno prescribir ciertos tipos de alimentos “frío-caliente” o “seco-húmedo”. Sin duda era un gran defensor de la “dieta personalizada” aunque con enfoque erróneo. Afortunadamente siempre fue un defensor del consumo de frutas y legumbres, lo cual es fundamental para el ser humano. En el fondo de de su teoría dietética, entendía como dieta a un conjunto de alimentos y ejercicios físicos que se consumen con moderación e incluso de manera frugal.
Para fines de este Portal Educativo, AMHIGO, la dieta es el conjunto de recomendaciones que recibirás de tu Nutriólogo o Nutrióloga las cuales se centran fundamentalmente en menús personalizados, ajustados a tu particular “situación clínica”. Por cierto, tu “situación clínica” se detecta en una evaluación nutricia y a partir de ello se toman en consideración no solo tu peso, estatura, circunferencia de cintura, proporción de grasa corporal, de músculo o de agua, sino también tus padecimientos concomitantes que requieren ser tomados en cuenta para tu prescripción final.
Es importante recordar que “la dieta humana se considera equilibrada si aporta los nutrimentos y energía en cantidades tales que permiten mantener las funciones del organismo en un contexto de salud física y mental”.
Clasificación general de las dietas:
En función del origen de los alimentos, las dietas del ser humano actual se dividen en:
- Dieta carnívora: es aquella en la que predominan los alimentos de origen animal, a base de carne ya sea de res, puerco, pollo o pescado (filetes, pechugas, patés o embutidos) o bien productos de la vaca o aves (leche, queso, huevo).
- Dieta vegetariana: Es aquella que se basa fundamentalmente en ensaladas, leguminosas y frutas y que además se elige no consumir ni carne ni pescado. Los motivos por los que se sigue una dieta vegetariana suelen ser múltiples (modas, éticos, religiosos, económicos) pero frecuentemente asociados a un desconocimiento de la riqueza nutrimental de consumir todo tipo de alimentos y a la confusión de que ingiriendo sólo productos vegetales se evita comer cadáveres y/o productos químicos. En realidad, tanto los productos de origen animal como los vegetales se suelen comer en condiciones de “separación de su hábitat natural” y estando “sin vida” y tristemente pueden haber sido expuestos a químicos, abonos o insecticidas de acuerdo a las prácticas de custodia, pastoreo o cultivo. Hay diferentes tipos de vegetarianismo. Cuando no se consume ningún producto procedente de un animal se les llama vegetarianismo estricto. Cuando se permite la leche, se le llama lactovegetarianismo, o los huevos ovovegetarianismo o la miel apivegetarianismo.
- Dieta mixta u omnívora: es la variante más frecuente en el ser humano y consiste en ingerir alimentos de origen animal y vegetal.
MENÚ PERSONALIZADO
 Dice el refrán que “el que agua busca, agua encuentra...”. Por eso, no es raro que un sediento en el desierto de la vida acepte tomar agua del primer “oasis” que encuentre en su camino. Sin duda se expondrá a riesgos y podría acabar más deshidratado (por una fuerte diarrea) que curado de sus sed.
Dice el refrán que “el que agua busca, agua encuentra...”. Por eso, no es raro que un sediento en el desierto de la vida acepte tomar agua del primer “oasis” que encuentre en su camino. Sin duda se expondrá a riesgos y podría acabar más deshidratado (por una fuerte diarrea) que curado de sus sed.
Pues, en la vida cotidiana de una persona que busca una dieta, puede exponerse a “consumir” la primera opción que se le presenta y podría resultar incorrecta e incluso dañina. Por ello, en esta sección te explicamos un poco las diferencias de “dietas” que te pueden ofrecer” y las ventajas de nuestro concepto de “menú personalizado”.
Existen numerosas dietas “no personalizadas” que conviene que conozcas y que forman parte de “modas” o “modelos” que se copian y que algunos pseudo-profesionales de la salud utilizan para prescribir a sus pacientes “despistados”. He aquí los ejemplos más destacados:
- Dietas en formato o “machote”. Son aquellas que se deciden fotocopiar y aplicar a todos los pacientes por igual: el paciente 1, 3 y 5 del día lunes y el del martes o del jueves. Por ejemplo, dieta de 1800 o de 1500 calorías, a secas, sin considerar que un paciente podría tener ciertas intolerancias a algunos medicamentos o padecimientos específicos en donde algunos alimentos o cantidades estarían limitados.
- Dietas milagro. Son aquellas en las cuales se promete bajar 10 kilos o más en un par de semanas. En ellas se corre el riesgo de “descompensar a nuestro organismo” e incluso cambiar “nuestro metabolismo” ya que se asocia la “dieta milagro” con la prescripción de pastillas de colores que podrían tener anfetaminas, hormonas y diuréticos. Aunque los pacientes relatan que si bajaron de peso, se asocian a un alto porcentaje de rebote o recaída así como cambios en la función de la tiroides, deshidratación con pérdida de electrolitos que pueden ocasionar arritmias graves.
- Dietas selectivas-restrictivas: Son aquellas en las cuales se dice que puedes comer “todo el huevo o carne que quieras” y luego “solo melón o papaya”. En realidad pueden promover “la quema de calorías” y por lo tanto la reducción de peso, pero a expensas de provocar desequilibrios internos. También se asocian a un alto porcentaje de rebote o recaída.
El menú personalizado que fomenta tu Portal AMHIGO, toma en consideración los siguientes siete puntos:
- Conocerte desde el punto de vista clínico y nutricional
- Explorar tus hábitos y horarios de alimentación
- Identificar la intensidad de tu vida, las actividades que realizas desde que inicia tu día hasta que termina
- Conciderar los padecimientos que ya presentas
- Medirte en tu peso, estatura, circunferencia de cintura y porcentajes de agua, músculo y grasa, con énfasis en su distribución central (abdominal).
- Educarte sobre la diferencia entre alimentos y nutrimentos, la necesidad de bien comer, la importancia de las raciones y el valor de tener conciencia de la necesidad de un cambio.
- Prescribirte diversas opciones de alimentación en base a prácticos y sencillos menús, que ya contienen los nutrientes que necesitas.
TIPOS DE ALIMENTOS
 Alimento es todo aquello que los seres vivos comen y beben para su subsistencia. Existe una amplia variedad de alimentos para los seres vivos. El consumo de unos u otros dependerá de factores culturales, geográficos, económicos y de personalidad.
Alimento es todo aquello que los seres vivos comen y beben para su subsistencia. Existe una amplia variedad de alimentos para los seres vivos. El consumo de unos u otros dependerá de factores culturales, geográficos, económicos y de personalidad.
Alimento proviene del vocablo latin “alimentum” que significa sustento y que alude al principio de que para vivir es necesario tener un sustento. Desde un punto de vista léxico la palabra tiene un origen mixto, de la conjunción del sufijo “alere” que significa nutrir y el sufijo “mento” que significa método o forma. Desde el punto de vista gastronómico se refiere a la comida, mientras que desde el punto de vista sociológico podría simbolizar la manutención para proteger a una familia.
Los alimentos pueden provenir de cualquiera de los 6 reinos biológicos de la naturaleza, que incluye a seres vivos, como se menciona a continuación:
 Reino Monera. Se refiere a organismos microscópicos y unicelulares, procariotas. Incluyese aquí a las bacterias que consumimos en los yogures, por ejemplo.
Reino Monera. Se refiere a organismos microscópicos y unicelulares, procariotas. Incluyese aquí a las bacterias que consumimos en los yogures, por ejemplo.- Reino Archae. Son también unicelulares, procariotas cuya pared celular no presenta peptidoglicano sino glicoproteínas u otros compuestos. Hay varios grupos hipertermófilos, termoacidófilos, hipersalinos y metanógenos.
- Reino Protista. También incluye a organismos microscópicos pero multicelulares conocidos como eucariotas. En esta categoría se encuentras las algas, por ejempl que solemos consumir en la comida oriental.
- Reino Fungi. Se refiere a los organismos macroscópicos de múltiples formas y colores que tradicionalmente conocemos como hongos.
 Reino Plantae. Estos organismos altamente desarrollados tienen la capacidad de transformar la energía solar en alimentoy además, producir oxígeno, a través de la fotosíntesis, por lo cual se les conoce como autótrofos, que significan que producen su propio alimento. Son ampliamente consumidas por el ser humano, algunas se prefieren por su sabor, otras por su aroma y otras más por sus propiedades digestivas o nutrimentos específicos. Aquí se incluyen todas las hortalizas y verduras que consume el ser humano, pero también a las frutas, los cereales y los granos o leguminosas así como las oleaginosas.
Reino Plantae. Estos organismos altamente desarrollados tienen la capacidad de transformar la energía solar en alimentoy además, producir oxígeno, a través de la fotosíntesis, por lo cual se les conoce como autótrofos, que significan que producen su propio alimento. Son ampliamente consumidas por el ser humano, algunas se prefieren por su sabor, otras por su aroma y otras más por sus propiedades digestivas o nutrimentos específicos. Aquí se incluyen todas las hortalizas y verduras que consume el ser humano, pero también a las frutas, los cereales y los granos o leguminosas así como las oleaginosas. Reino Animalia. Todos los animales son multicelulares y heterótrofos, es decir, incapaces de producir su propio alimento. Sus células carecen de pigmentos fotosintéticos, de modo que los animales obtienen sus nutrientes devorando otros organismos. A diferencia de las plantas que fabrican sus propios nutrientes, los animales, tienen la necesidad de buscar alimento y al mismo tiempo evitar convertirse en alimento de especies carnívoras. En esta sección se incluye a la carne, el huevo, el pescado y mariscos, la leche, los quesos y la mantequilla.
Reino Animalia. Todos los animales son multicelulares y heterótrofos, es decir, incapaces de producir su propio alimento. Sus células carecen de pigmentos fotosintéticos, de modo que los animales obtienen sus nutrientes devorando otros organismos. A diferencia de las plantas que fabrican sus propios nutrientes, los animales, tienen la necesidad de buscar alimento y al mismo tiempo evitar convertirse en alimento de especies carnívoras. En esta sección se incluye a la carne, el huevo, el pescado y mariscos, la leche, los quesos y la mantequilla.
Finalmente, el alimento también puede provenir del llamado Reino Mineral (que no incluye a seres vivos) y básicamente nos referimos al agua y a la sal de mesa (que contiene cloruro de sodio). En realidad todos los alimentos provenientes de seres vivos, sin importar su origen, contienen minerales, en diferentes concentraciones. Sin embargo, existen algunos complementos nutricionales que se encuentran disponibles como minerales puros y por ello mencionamos algunos ejemplos: potasio, calcio, fosforo, hierro, zinc.
Clasificaciones de los alimentos:
A. Versión: mi pirámide. Aunque las primeras pirámides alimentarias fueron creadas a comienzos de la década de 1970, posiblemente la más conocida es la versión introducida por el Departamento de Agricultura de los Estados Unidos en 1992, revisada y actualizada en 2005. La pirámide incluye 6 tipos de alimentos:
- Leche y derivados
- Carne, pescado y huevos
- Verduras y frutas
- Cereales y derivados, preferentemente integrales
- Aceites y grasas
- Bebidas
B. Versión: el plato del buen comer. La pirámide original fue substituída por una propuesta más visual y representada como un plato de comida que hace énfasis en la importancia de todos los tipos de alimentos disponibles en la naturaleza. Da énfasis en nuna mayor frecuencia en algunos de ellos.

C. Alimentos orgánicos. Los cultivos orgánicos son fertilizados habitualmente con composta (restos de comida, frutas y verduras, aserrín, cáscaras de huevo, restos de café, trozos de madera, poda de jardín (ramas, césped, hojas, raíces, pétalos, etc.), polvos minerales y otras sustancias de origen orgánico. Entre los métodos agrícolas tradicionalmente utilizados están el sistema de terrazas o de barreras naturales para evitar la erosión de los suelos, rotación de cultivos o plantado de leguminosas. Pueden además presentar otras cualidades como un empaquetado ecológico para su disposición a consumidor final. Este tipo de alimentos suelen ser más caros pero ofrecen un menor potencial carcinogénico que los alimentos tradicionales que utilizan insecticidas.
D. Alimentos funcionales. Son aquellos alimentos en los cuales la proporción de proteínas y/o aminoácidos y/o vitaminas y/o substancias minerales y/o ácidos grasos esenciales es superior a la del contenido natural medio del alimento corriente, por haber sido suplementado significativamente (entre un 20 y un 100 %). En el caso de los productos“enriquecidos” son aquellos que por políticas sanitarias o alimentarias deben ser adicionados con cantidades específicas de determinados nutrientes,según la legislación lo explicite, atendiendo a las necesidades de un grupo en particular o una carencia poblacional generalizada.
Un alimento puede acabar siendo funcional si durante su procesado se le ha realizado cualquiera de estas operaciones:
- Eliminación de un componente alimenticio conocido como causante o determinante de una enfermedad. Ejemplos pueden ser las proteínas alergénicas de ciertos alimentos, la eliminación de la lactosa de ciertos productos lácteos.
- Incremento en la concentración de un componente alimenticio. Esta operación de fortificación, o añadidura de un componente activo, hace que la dosis diaria del mismo se acerque a las recomendaciones de los organismos reguladores, lo que a la larga redundará en una disminución de riesgos de enfermedad.
- Adición de un componente que no está presente en la mayoría de los alimentos. No necesariamente debe ser un macronutriente o un micronutriente.
- Reemplazo de macronutrientes. Por regla general un macronutriente (como puede ser la grasa).
- Incrementando la biodisponibilidad o estabilidad de un componente conocido con el objeto de producir un efecto funcional o reducir la aparición de enfermedades.
E. Alimentación con versión mediterránea. Las características principales de esta alimentación son un alto consumo de productos vegetales(frutas, verduras, legumbres, frutos secos), pan y otros cereales (siendo el trigo el alimento base), el aceite de oliva como grasa principal, el vinagre y el consumo regular de vino en cantidades moderadas. Las propiedades saludables que se le atribuyen se basan en la constatación de que, aunque en los países mediterráneos se consume más grasa que en los Estados Unidos, la incidencia de enfermedades cardiovasculares es mucho menor. Las causas de tales propiedades parecen estar en el mayor consumo de productos ricos en ácidos grasos monoinsaturados, presentes en el aceite de oliva (que reduce el nivel de colesterol en sangre). También se atribuye al consumo de pescado, en especial pescado azul (como salmón, arenque, trucha o sardina), rico en ácidos grasos omega-3. Finalmente, al consumo moderado de vino tinto (por sus compuestos químicos conocidos como antocianos y resveratrol). El vino también está asociado a otro efecto cardioprotector denominado la paradoja francesa.
F. Versión española de la pirámide. Está dividida en dos grandes zonas: la próxima a la base, que contiene los alimentos de consumo diario, y la próxima al vértice, que recoge los alimentos de consumo ocasional. En la pirámide española se incluyen recomendaciones de realizar actividad físicadiaria y de consumir agua, además de incluir el consumo opcional y moderado en adultos de bebidas de baja graduación alcohólica(vino/cerveza/sidra), debido a sus propiedades beneficiosas para la salud con consumos moderados.
G. Versión Vegana. Considera solo alimentos vegetales (cereales, legumbres, oleaginosas, frutas y grasas vegetales) y enfatiza la identificación de alimentos ricos en calcio. La representación gráfica se muestra a continuación:

DISTINCINCIÓN ENTRE ALIMENTOS Y NUTRIMENTOS
No es raro confundir alimentos con nutrimentos. Los alimentos son todos aquellos organismos vivos, con diversos contenidos de energía y que están disponibles en la naturaleza para el consumo de los seres humanos. Los nutrimentos (están dentro de los alimentos, en proporciones diversas), son solo 6 y se mencionan a continuación, de manera resumida:
- Carbohidratos o hidratos de carbono.
- Proteínas
- Grasas o lípidos
- Vitaminas
- Minerales
- Agua
TIPOS DE ALIMENTOS EN LA DIETA IDEAL:
Recuerda que una buena dieta debe considerar la enorme riqueza de alimentos disponibles en la naturaleza, con la idea de que la dieta tenga al menos las siguientes 5 propiedades:
- Variada: la diversidad de alimentos ofrece diversos sabores y aromas al paladar, con el fin de que activemos nuestras papilas gustativas y acostumbremos a nuestro sistema digestivo a ser capaz de “comer de todo”.
- Fresca y accesible: con preferencia de aquellos alimentos de temporada o de disponibilidad apropiada al entorno en el que vives. Por ejemplo consumir alimentos de nuestro entorno inmediato, de la granja (huevos u hortalizas) para aquellos que viven en el campo; pescado y/o mariscos, para aquellos que viven en cercanía al mar; frutas y verduras de temporada, recién cultivadas.
- Suficiente: conocer las calorías que requieres para mantener tu peso ideal, en relación a tu estatura y no consumir de más, ni de menos. Como en la sabiduría ancestral, es bueno recordar que “una vez el Yin y otra vez el Yang, eso es el Tao”. En la “buena alimentación” es bueno alternar: “una vez el hambre y otra vez la saciedad”. Escuchar sólo al hambre y no escuchar a la saciedad (o viceversa) puede ser perjudicial.
- Adecuada: considerar las enfermedades, padecimientos o condiciones biológicas que tengas. Por ejemplo, la dieta de alguien con diabetes o colesterol alto o ácido úrico elevado es diferente; la alimentación de un niño, de una embarazada o de alguien en período de lactancia; la dieta de un deportista amateur será diferente a la de un profesional. Por todo ello, la dieta sebe ser “personalizada”.
- A tiempo: comer de prisa y con mala postura no es recomendable. El alimento debe ser masticado para facilitar su tragado; al pasar de la boca al esófago se inicia su digestión por la saliva y se complementa con los jugos gástricos del estómago.
LAS 3 O 4 Ps EN TU VIDA:
Desde hace una década, un grupo de europeos, profesionales de la salud propusieron incluir las 3 Ps en la vida de los pacientes, de los ciudadanos, con el fin de propiciar un modelo de vida más saludable. A continuación te presentamos las 3-4 Ps, que prácticamente se explican por sí mismos:
- Predictivo
- Preventivo
- Personalizado
- Participativo
TIPOS DE NUTRIMENTOS
Los nutrimentos se encuentran disponibles en concentraciones diversas dentro de los alimentos, y son solo de 6 tipos:
- Carbohidratos o hidratos de carbono.
- Proteínas
- Grasas o lípidos
- Vitaminas
- Minerales
- Agua
A lo largo de te exploración por el Portal AMHIGO, encontrarás diversos artículos acerca de estos tipos de nutrimentos.
Es muy frecuente escuchar a pacientes e incluso algunos pseudo-profesionales de la salud, mencionar que “las grasas son malas”, que “las harinas no son buenas” o bien “que tal o cual alimento es malísimo” o “es buenísimo para los huesos o articulaciones o bien para el hígado”.
En realidad, la recomendación basada en evidencias científicas es que los seres humanos necesitamos de todos los nutrimentos arriba mencionados y el acceso a ellos puede ser por diversos alimentos. La carencia de uno solo de los nutrimentos no se perdona por nuestro cuerpo. De hecho, existen ciclos metabólicos internos que pueden transformar nutrimentos entres si (carbohidratos a lípidos, por ejemplo), pero en general es por poco tiempo y con baja capacidad. Si persiste el déficit de algún nutrimento, aparecerán enfermedades específicas y generará desbalances en nuestro equilibrio o mantenimiento de una buena salud.
A continuación se presentan la clasificación y características de los diversos nutrimentos:
CARBOHIDRATOS:
Son compuestos químicos que contienen en su estructura fundamentalmente átomos de carbono. Se clasifican en:
- Carbohidratos simples. Por ejemplo azúcar de mesa agregada a bebidas o panes de repostería; miel y fructosa contenida en refrescos, frutas naturales y
- Carbohidratos complejos. Incluye a los almidones, contenidos en tubérculos (papa, camote), féculas (contenidos en …) y a los diversos cereales.
- Carbohidratos con fibra. También se les menciona como alimentos con “harinas integrales”. En realidad, no todos son harinas, sino que son compuestos químicos que no pueden ser metabolizadas o absorbidas por el ser humano y tienen la propiedad de atrapar moléculas de agua y de grasa mala (la saturadas) lo cual útil para corregir o prevenir el estreñimiento y ayudar a la reducción de peso corporal.
El exceso en el consumo de carbohidratos puede asociarse a enfermedades, la más conocida de ellas es la Diabetes Mellitus. En esta enfermedad se pierde la capacidad de mantener un equilibrio entre el consumo y el metabolismo de carbohidratos y se presentan cifras elevadas de glucosa en la sangre y en los tejidos. Al principio, el exceso de carbohidratos puede almacenarse en forma de glucógeno o bien transformarse a grasas (triglicéridos), pero si es persistente puede ocasionar daño a los tejidos (en el ojo ceguera, en el riñón insuficiencia renal y en el hígado cirrosis, por ejemplo).
GRASAS:
Son compuestos químicos que contienen en su estructura átomos de carbono, pero también nitrógeno y xyz. Se clasifican de diversas maneras, pero de primera instancia conviene considerar los siguientes tipos:
- Grasas saturadas. Esta grasa eleva el colesterol LDL (colesterol ‘malo’), tiene un efecto dañino sobre las arterias y favorece la arteriosclerosis. Se encuentra en la carne y los productos de origen animal (tocino, manteca, mantequilla, embutidos) y en productos de origen vegetal elaborados con aceites tropicales de palma, coco y palmiste. Asimismo, la repostería, la bollería y todos los productos lácteos enteros (quesos, nata) tienen una gran cantidad de grasa saturada.
- Grasas monoinsaturadas. Se encuentra principalmente en el aceite de oliva, base de la dieta mediterránea. También aparece en el aguacate y algunos frutos secos. Es la grasa preferible para usar en nuestra alimentación, ya que eleva el colesterol HDL (colesterol ‘bueno’) y disminuye el colesterol LDL (colesterol ‘malo’).
- Grasa piliinsaturada. Se encuentra en los aceites de semillas (girasol, soja, maíz), en los frutos secos y en el pescado azul, en lo que se llama ácidos grasos poliinsaturados omega-3 (la grasa poliinsaturada omega-6 es la del aceite de girasol). Supone un punto intermedio entre la grasa saturada y la monoinsaturada, por lo que su consumo siempre es preferible al de la grasa saturada.
- Grasas trans. Suelen producirse tras el tratamiento industrial de grasas de origen tropical, como los aceites de palma y de coco, muy baratos pero muy líquidos. Para hacerlos más consistentes y utilizarlos en los alimentos preparados y en la bollería industrial se someten a un proceso, la hidrogenación, que consiste en convertir grasa líquida en otra sólida. El exceso de ácidos grasos trans aumenta el colesterol malo (LDL) y disminuye el colesterol bueno (HDL).
Todos los seres humanos debemos consumir grasas, ya que son necesarias para las membrnas celulares y para la conducción nerviosa, entre otras funciones. Lo ideal es no acumular grasas saturadas en nuestras dietas porque son las más difíciles de metabolizar y en condiciones de consumo excesivo pueden depositarse en las arterias y dañarlas.
PROTEÍNAS:
Son compuestos químicos que contienen en su estructura fundamentalmente átomos de nitrógeno, así como oxígeno, etcétera. Se considera que su estructura está conformada por diversos aminoácidos esenciales. Por su origen se clasifican de la siguiente manera:
- De origen animal. Contienen un alto porcentaje de aminoácidos de tipo aromático, incluyendo metionina, triptonano, treonina, fenilalanina etcétera. Provienen generalmente de las carnes (cerdo, res, pollo, pescado, quí se in
- De origen vegetal. Contienen un alto porcentaje de aminoácidos de cadena ramificada, incluyendo leucina, isoleucina, valina, etcétera. Provienen generalmente de las leguminosas como los frijoles, lenteja, habas, garbanzos, chícharos, soya, amaranto, chía, maíz, trigo, entre otros.
Todos los seres humanos requerimos de ambos tipos de proteínas para sobrevivir. El porcentaje ideal es de 10 a 15% del total de calorías de la dieta.
MINERALES
Existen dos tipos de minerales, los macrominerales y los oligoelementos. Usted necesita mayores cantidades de macrominerales. Estos incluyen calcio, fósforo, magnesio, sodio, potasio, cloro y azufre. Usted necesita menores cantidades de oligoelementos. Estos incluyen hierro, manganeso, cobre, yodo, cinc, cobalto, flúor y selenio.
La mayoría de las personas obtienen los minerales que necesitan al comer una amplia variedad de alimentos. En algunos casos, su médico puede recomendarle un suplemento mineral. Personas con algunos problemas de salud o que están tomando algunas medicinas pueden necesitar consumir menos de un mineral. Por ejemplo, personas con enfermedad renal crónica tienen que limitar su consumo de potasio.

VITAMINAS
Las vitaminas son sustancias que el cuerpo necesita para crecer y desarrollarse normalmente. Su cuerpo necesita 13 vitaminas. Estas son:
- Vitamina A
- Vitaminas B (tiamina, riboflavina, niacina, ácido pantoténico, biotina, vitamina B-6, vitamina B-12 y folato o ácido fólico)
- Vitamina C
- Vitamina D
- Vitamina E
- Vitamina K
Por lo general, las vitaminas provienen de los alimentos que consume. El cuerpo también puede producir vitaminas D y K. Las personas que llevan una dieta vegetariana pueden necesitar un suplemento. Cada vitamina tiene funciones específicas. Si tiene bajos niveles de determinadas vitaminas, puede tener problemas de salud. La mejor manera de obtener suficientes vitaminas es mantener una dieta balanceada con alimentos variados. En algunos casos específicos, es posible que el médico de cabecera decida que necesita un multivitamínico diario.
CALORÍAS (kilocalorías)
En gastronómia, se define a las calorías como la unidad básica de energía contenida en los alimentos. Es frecuente que algunas empresas “hagan trampa” en el etiquetado y no nos informan claramente sobre la cantidad de calorías contenidas en sus productos, generando confianza basada en falsas expectativas y fomentando una cultura poco saludable.
En esta sección de tu Portal Arte De CuidArte repasaremos conceptos básicos y los aplicaremos a nuestra vida diaría. Es recomendamos leer bien las secciones de alimentos y nutrientos para comprender más facilmente los conceptos de calorías que se mencionan a continuación.
ORIGEN DEL CONCEPTO DE CALORÍA:
 La caloría surgió como consecuencia de la “teoría del calórico” se suponía que la trasmisión de calor se producía por el paso de un cierto fluido (el calórico) de un cuerpo a otro. Esa cantidad de calórico se mediría en calorías. En la actualidad se sabe, gracias a la física moderna, que el calor es una manifestación de la energía y por lo tanto se propuso definir a la caloría como una unidad de energía en el sistema métrico de unidades. Se define la caloría como la cantidad de energía calorífica necesaria para elevar la temperatura de un mililitro de agua pura en 1 °C (desde 14,5 °C a 15,5 °C, por ejemplo), a una presión normal de una atmósfera.
La caloría surgió como consecuencia de la “teoría del calórico” se suponía que la trasmisión de calor se producía por el paso de un cierto fluido (el calórico) de un cuerpo a otro. Esa cantidad de calórico se mediría en calorías. En la actualidad se sabe, gracias a la física moderna, que el calor es una manifestación de la energía y por lo tanto se propuso definir a la caloría como una unidad de energía en el sistema métrico de unidades. Se define la caloría como la cantidad de energía calorífica necesaria para elevar la temperatura de un mililitro de agua pura en 1 °C (desde 14,5 °C a 15,5 °C, por ejemplo), a una presión normal de una atmósfera.
 Existe una definición que dice que 1 Caloría = 1000 calorías, ampliamente empleada en el sector alimentario; sin embargo, en algunas ocasiones no se incluye la letra ce mayúscula y se crea cierta ambigüedad conceptual. Según la definición precedente, 1 kcal=1 Cal., pero en realidad lo correcto es decir que 1 kcal = 1000 cal. La Caloría (con ce mayúscula), también se llama Caloría-Kilogramo, frente a la caloría (con ce minúscula), también definida como caloría-gramo. No es correcto considerar que calorías y kilocalorías son lo mismo.
Existe una definición que dice que 1 Caloría = 1000 calorías, ampliamente empleada en el sector alimentario; sin embargo, en algunas ocasiones no se incluye la letra ce mayúscula y se crea cierta ambigüedad conceptual. Según la definición precedente, 1 kcal=1 Cal., pero en realidad lo correcto es decir que 1 kcal = 1000 cal. La Caloría (con ce mayúscula), también se llama Caloría-Kilogramo, frente a la caloría (con ce minúscula), también definida como caloría-gramo. No es correcto considerar que calorías y kilocalorías son lo mismo.
Por lo tanto, el uso que damos actualmente a la palabra calorías realmente se refiere a kilocalorías y por ello en este portal que tiene fines educativos utilizaremos frecuentemente la palabra kilocalorías.
Para comprender el etiquetado en alimentos, conviene saber que de acuerdo a las unidades recomendadas por el Sistema Internacional de unidades, una caloría (cal) equivale a 4.1868 julios (J), mientras que una kilocaloría (kcal) son 4.1868 kilojulios (kJ). A la inversa, 1 julio equivale a 0.239 cal. Por acuerdo internacional, las etiquetas contienen primero la información en julio y luego en kilocalorías.
CONCEPTO DE CALORÍAS “BASURA”.
Se aplica este concepto a aquellos alimentos y/o bebidas que tienen demasiado desequilibrio en su contenido de nutrimentos que se convierten en “una carga” para nuestro organismo, por su exceso en un solo nutrimento (que el cuerpo no necesita en esa cantidad) y que aporta demasiada energía y que puede generar malos hábitos y desequilibrios en almacenamiento en nuestro organismo. Algunos ejemplos son las calorías provenientes de los refrescos azucarados o las bebidas alcohólicas. De igual forma, se considera que existen alimentos en los cuales el cuerpo invierte más en su metabolismo y que dejan poco para su utilización real como nutrimento orgánico. En esta categoría podrían estar diversas botanas de la cocina tradicional (chicharrón, chorizos, cueritos, etcétera) y producto de la categoría “snac”, (papitas, doritos, rancheritos, etcétera) que frecuentemente se mezclan entre si (chips con aderezos, sabritas con dip, etc).
USO DE LA INFORMACIÓN SOBRE CALORÍAS DE NUESTRA DIETA
Las kilocalorías se emplea como unidad de medida de la energía de los alimentos ingeridos y poder así elaborar dietas adecuadas y a menudo «bajas en calorías» (suelen suponer una reducción de al menos un 30 % del valor ideal) que permitan la pérdida de peso corporal en aquellos casos que se haya diagnosticado sobrepeso.
CALORÍAS IDEALES EN LA DIETA.
La cantidad de kilocalorías en nuestra dieta diaria depende de nuestra edad, de nuestro género, de nuestro peso y estatura así como de factores biológicos (embarazo o lactancia), geográficos (clima extremosos o en frío o calor), conductuales (deportes de duración prologada o alto impacto) o de situaciones laborales (albañiles, estibadores, etcétera) asociados. Para calcular nuestras necesidades en reposo de kilocalorías por día, se suele recomendar el uso de la fórmula de Harris Benedic que incluye las siguientes premisas y fórmulas:
P = peso en kilos; A = estatura en centímetros E = edad en años cumplidos
TMB = tasa metabólica basal
Fórmula para hombres:
|
Hombres |
TMB = (10 x peso en kg) + (6.25 × altura en cm) - (5 × edad en años) + 5 |
Fórmula de Miifin y St. Jeor, 1990
Ejemplo a desarrollar:
José es un hombre de 55 años, que mide 175 y pesa 75 kilos.
TMB = (10 x 75) + (6.25 x 175) – (5*55)
TMB = (750) + (1093.75) - (275) = (1843.75) – (275)
TMB= 1568.75 kilocalorías
Fórmula para mujeres:
|
Mujeres |
TMB = (10 x peso en kg) + (6,25 × altura en cm) - (5 × edad en años) - 161 |
Fórmula de Miifin y St. Jeor, 1990
Ejemplo a desarrollar:
María es una mujer de 45 años, que mide 165 y pesa 55 kilos.
TMB = (10 x 55) + (6.25 x 165) – (5*45) - 161
TMB = (550) + (968.75) - (225) – (161) = (1518.75) – (386)
TMB= 1132.75 kilocalorías
Dado que la Tasa Metabólica Basal calcula las necesidades de energía en reposo, a los valores arriba calculados deberán agregarse las siguientes calorías:
|
Tipo de actividad física y/o ejercicio |
Kilocalorías requeridas por día |
Ejemplo de José TMB = 1569 |
Ejemplo de María TMB = 1133 |
|
Poco o ningún ejercicio |
TMB x 1.2 |
1883 kilocalorías/día |
1360 kilocalorías/día |
|
Ejercicio ligero (1-3 días a la semana) |
TMB x 1.375 |
2157 kilocalorías/día |
1558 kilocalorías/día |
|
Ejercicio moderado (3-5 días a la semana) |
TMB x 1.55 |
2418 kilocalorías/día |
1756 kilocalorías/día |
|
Ejercicio fuerte (6-7 días a la semana) |
TMB x 1.725 |
2707 kilocalorías/día |
1954 kilocalorías/día |
|
Ejercicio muy fuerte (dos veces al día, entrenamientos muy duros) |
TMB x 1.9 |
2981 kilocalorías/día |
2153 kilocalorías/día |
Desde luego, que resulta más fácil realizar estos cálculos si uno recurre a una de las aplicaciones de calculadores disponibles en la red. Ver referencias 3 y 4.
Otra forma simplista de calcular las calorías por día es asumiendo los siguientes valores:
|
Condición del individuo |
Kilocalorías por peso ideal, por idea |
Ejemplo de sujeto con peso de X kilos |
Valor diario de calorías |
|
Hombre > 18 años con ejercicio ligero Con ejercicio moderado |
30 a 35 kcal*kg*día |
30 x 70 kilos 35 x 70 kilos |
2100 kilocalorías/día 2450 kilocalorías/día |
|
Mujer de > 18 años ejercicio ligero Con ejercicio moderado |
25-30 kcal*kg*día |
25 x 55 kilos 30 x 55 kilos |
1375 kilocalorías/día 1650 kilocalorías/día |
En cualquier caso, las dietas por debajo de 1200 kcal (5000 kJ) están consideradas como peligrosas, ya que son deficientes en algunos nutrientes importantes.
PODER CALÓRICO DE LOS ALIMENTOS
Es interesante conocer el poder calórico de los tres principales nutrimentos, por gramo de peso estructural:
|
Tipo de nutrimento |
Calorías que aporta en 1 gramo |
Calorías en 100 gramos |
|
Carbohidratos |
4 calorías |
400 calorías |
|
Proteínas |
4 calorías |
400 calorías |
|
Grasas |
9 calorías |
900 calorías |
|
Agua simple |
0 calorías |
0 calorías |
|
Alcohol |
7 calorías |
700 calorías* |
* 100 gramos de alcohol equivale aproximadamente a 7 copas de bebidas
Sin embargo, en la vida cotidiana, los nutrimentos rara vez se consumen como “puros o aislados”, a menos que se consigan como complementos nutricios, ampliamente utilizados en las “tiendas naturistas”.
RACIONES DE ALIMENTACIÓN
Las raciones se refieren al número de veces que debemos ingerir alimentos por día. Existen varios modelos:
- Opción de 3 veces por día. Se refiere al consumo generalmente aceptado de desayuno, comida y cena.
- Opción de 5 veces por día. Se consieran, las 3 raciones arriba mencionadas, más un lunch (o colación) al medio día y otro por la tarde.
- Opción para hipoglucemia. La idea es evitar situaciones en las cuales evite ayuno por más de 3 horas (a menos que la persona este en su descanso de sueño nocturno). Incluye alimentos en 6 raciones por día, generalmente.
 HORARIOS
HORARIOS
Es frecuente que las personas con trastornos de la alimentación (obesidad, desnutrición y malnutrición) no lleven un horarios adecuado para sus comidas. Es por eso que en colaboración con su nutriologo (a) se deben elegir los horarios de comida que más se acomoden a su estilo de vida.
MEDICIÓN DE TU APEGO
Como todo en la vida, una cosa es decir que voy a hacer algo y otra muy diferente es hacerlo o cumplirlo. Además hacerlo para toda la vida es otro reto, enorme, que tiene que ver con un cambio de hábito Decía Blaise Pascal “… si no actuas como piensas, vas a terminar pensando como actuas…”.
La medición del apego, en base a nuestro programa será una respuesta emitida por ti mismo, de manera honesta, en base al siguiente esquema de temporalidad:
|
Momento de la medición del apego |
Porcentaje de apego a tu dieta como ejemplo |
Porcentaje de apego a tu dieta como auto-evaluación |
|
Basal o antes de iniciar tu programa |
0 por ciento |
|
|
Semana 4 |
75 por ciento |
|
|
Semana 8 |
80 pr ciento |
|
|
Semana 12 |
85 por ciento |
|
|
Semana 16 |
90 pr ciento |
|
|
Semana 20 |
95 por ciento |
|
|
Semana 24 |
100 por ciento |
Referencias:
- José Antonio Martínez Conesa. La gimnástica médica y el tratado hipocrático sobre la dieta. Universidad de Murcia. Servicio de Publicaciones 2006.
- Teaford MT, Ungar PS: Diet and the evolution of the earliest human ancestors. Proceedings of the National Academy of Sciences 2002;97(25):13506–13511.
- Cavalier-Smith, T. (2004). Only six kingdoms of life». Proc. R. Soc. Lond. Serie B271: 1251–1262.
- http://www.botanical-online.com/listadeverduras.htm
- http://bioquimicacoadvil.blogspot.mx/2012/09/los-cinco-reinos-de-la-naturaleza.html
- http://www.rena.edu.ve/SegundaEtapa/ciencias/origenanimal.html. La Nutrición Sensorial. Didier Delrieux & Abigaelle Lacombe Didier. Ediciones Maison Dunoyer, 2012.
- Willett WC, Sacks F, Trichopoulou A, Drescher G, Ferro-Luzzi A, Helsing E y Trichopoulos D. Mediterranean diet pyramid: a cultural model for healthy eating. American Journal of Clinical Nutrition 1995;61(6): 1402S-1406S.
- Bach-Faig A, Berry EM, Lairon D, Reguant J, Trichopoulou A, Dernini S, Medina FX, Battino M, Belahsen R, Miranda G, Serra-Majem L; on behalf of the Mediterranean Diet Foundation Expert Group. Mediterranean diet pyramid today. Science and cultural updates. Public Health Nutrition2011;14(12A):2274–2284.
- Aranceta J, Serra-Majem Ll. Dietary guidelines for the Spanish population. Public Health Nutrition 2001;4(6A):1403-1408.
- Dapcich V, Salvador G, Ribas L, Pérez C, Aranceta J y Serra-Majem Ll. Guía de la alimentación saludable. Sociedad Española de Nutrición Comunitaria. 2004.
- Messina V, Melina V y Mangels AR. A new food guide: for north american vegetarians. Canadian Journal of Dietetic Practice and Research 2003;64(2):1486-3847.
- Escrito por Dra. Fernanda García Alvarado y Comité Editorial Amhigos del Hígado
- Categoría: Mi Tratamiento
- Visto: 1056686




 El sedentarismo físico se presenta con mayor frecuencia en la vida moderna urbana, en sociedades altamente tecnificadas en donde todo está pensado para evitar grandes esfuerzos físicos, en las clases altas y en los círculos en donde las personas se dedican más a actividades intelectuales. La vida sedentaria encierra una terrible paradoja con su espejismo de aparente comodidad inmediata, pero terribles consecuencias a mediano y largo plazo. Al menos un 60% de la población mundial no realiza la actividad física necesaria para obtener beneficios para la salud. Esto se debe en parte a la insuficiente participación en la actividad física durante el tiempo de ocio y a un aumento de los comportamientos sedentarios durante las actividades laborales y domésticas. El aumento del uso de los medios de transporte "pasivos" también ha reducido la actividad física.
El sedentarismo físico se presenta con mayor frecuencia en la vida moderna urbana, en sociedades altamente tecnificadas en donde todo está pensado para evitar grandes esfuerzos físicos, en las clases altas y en los círculos en donde las personas se dedican más a actividades intelectuales. La vida sedentaria encierra una terrible paradoja con su espejismo de aparente comodidad inmediata, pero terribles consecuencias a mediano y largo plazo. Al menos un 60% de la población mundial no realiza la actividad física necesaria para obtener beneficios para la salud. Esto se debe en parte a la insuficiente participación en la actividad física durante el tiempo de ocio y a un aumento de los comportamientos sedentarios durante las actividades laborales y domésticas. El aumento del uso de los medios de transporte "pasivos" también ha reducido la actividad física.
 Finalmente, se establece como el hombre moderno, citadino, lector, pensador, oficinista y con evolutivos medios de transporte, que ingresa a una sociedad en la cual una de las metas principales es la de desarrollarse bajo el principio del mínimo esfuerzo, en un creciente sedentarismo, acompañado de la ingesta de más carnes grasas, más sal, más azúcar y menos vegetales (Faergeman 2005), factores que lo han conducido a grandes dificultades en el control de su peso y han contribuido al desarrollo de un nuevo biotipo, así corno al incremento de la presencia de los factores o marcadores de riesgo coronario”.
Finalmente, se establece como el hombre moderno, citadino, lector, pensador, oficinista y con evolutivos medios de transporte, que ingresa a una sociedad en la cual una de las metas principales es la de desarrollarse bajo el principio del mínimo esfuerzo, en un creciente sedentarismo, acompañado de la ingesta de más carnes grasas, más sal, más azúcar y menos vegetales (Faergeman 2005), factores que lo han conducido a grandes dificultades en el control de su peso y han contribuido al desarrollo de un nuevo biotipo, así corno al incremento de la presencia de los factores o marcadores de riesgo coronario”.
 Para fines de este primer capítulo de sección, el ejercicio físico debe entenderse como la
Para fines de este primer capítulo de sección, el ejercicio físico debe entenderse como la  Existe una gran diversidad de opciones de ejercicio. Sin embargo, conviene mencionar algunos conceptos generales, por ejemplo la distinción entre el ejercicio aeróbico y el anaeróbico.
Existe una gran diversidad de opciones de ejercicio. Sin embargo, conviene mencionar algunos conceptos generales, por ejemplo la distinción entre el ejercicio aeróbico y el anaeróbico.
 Ejemplos de actividades anaeróbicas:
Ejemplos de actividades anaeróbicas:  Ejercicios concéntricos: reciben esta denominación debido a que son aquellos en los que el cambio de la métrica de contracción se realiza hacia el centro del músculo.
Ejercicios concéntricos: reciben esta denominación debido a que son aquellos en los que el cambio de la métrica de contracción se realiza hacia el centro del músculo.
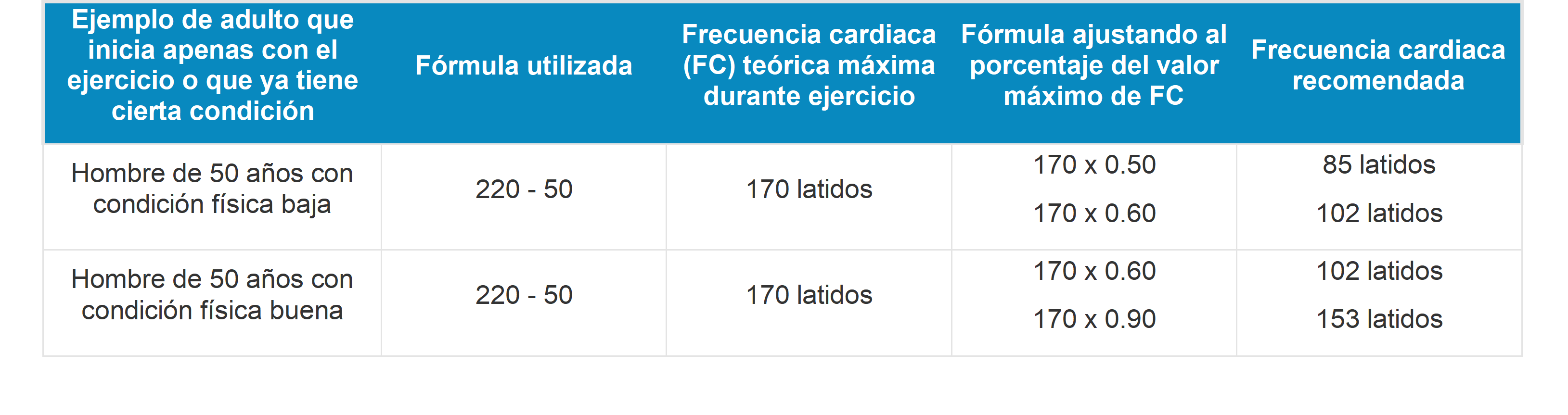
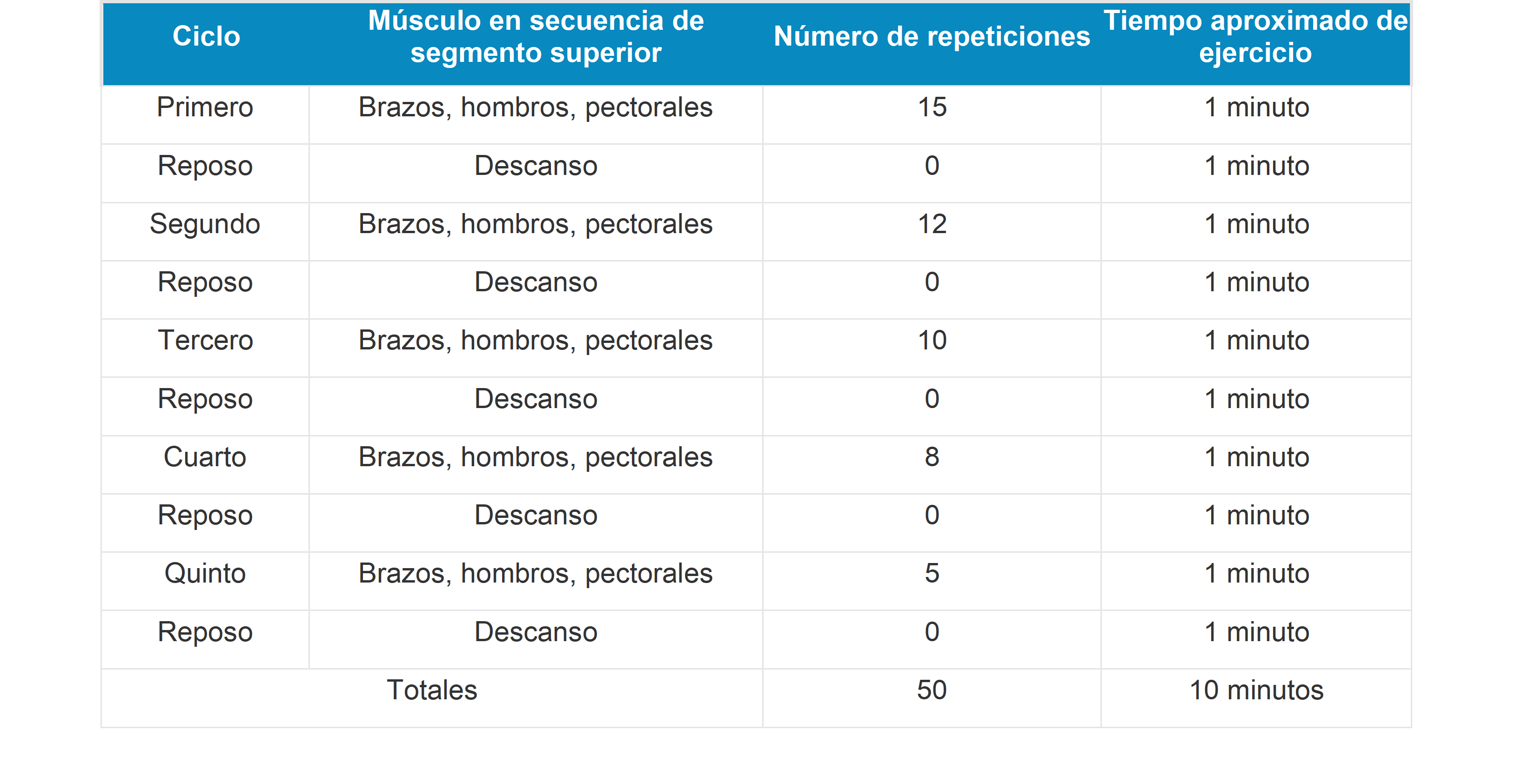
 La frecuencia ideal de ejercicio es de al menos 30 minutos por día. Si lo cuantificamos sería el equivalente a 210 minutos por semana. Sin embargo, es conveniente saber que para aquellas personas que inician por primera vez una rutina de ejercicio, después de un largo tiempo de vida sedentaria, el inicio debe ser gradual, de menos a más. La frecuencia y duración del ejercicio
La frecuencia ideal de ejercicio es de al menos 30 minutos por día. Si lo cuantificamos sería el equivalente a 210 minutos por semana. Sin embargo, es conveniente saber que para aquellas personas que inician por primera vez una rutina de ejercicio, después de un largo tiempo de vida sedentaria, el inicio debe ser gradual, de menos a más. La frecuencia y duración del ejercicio 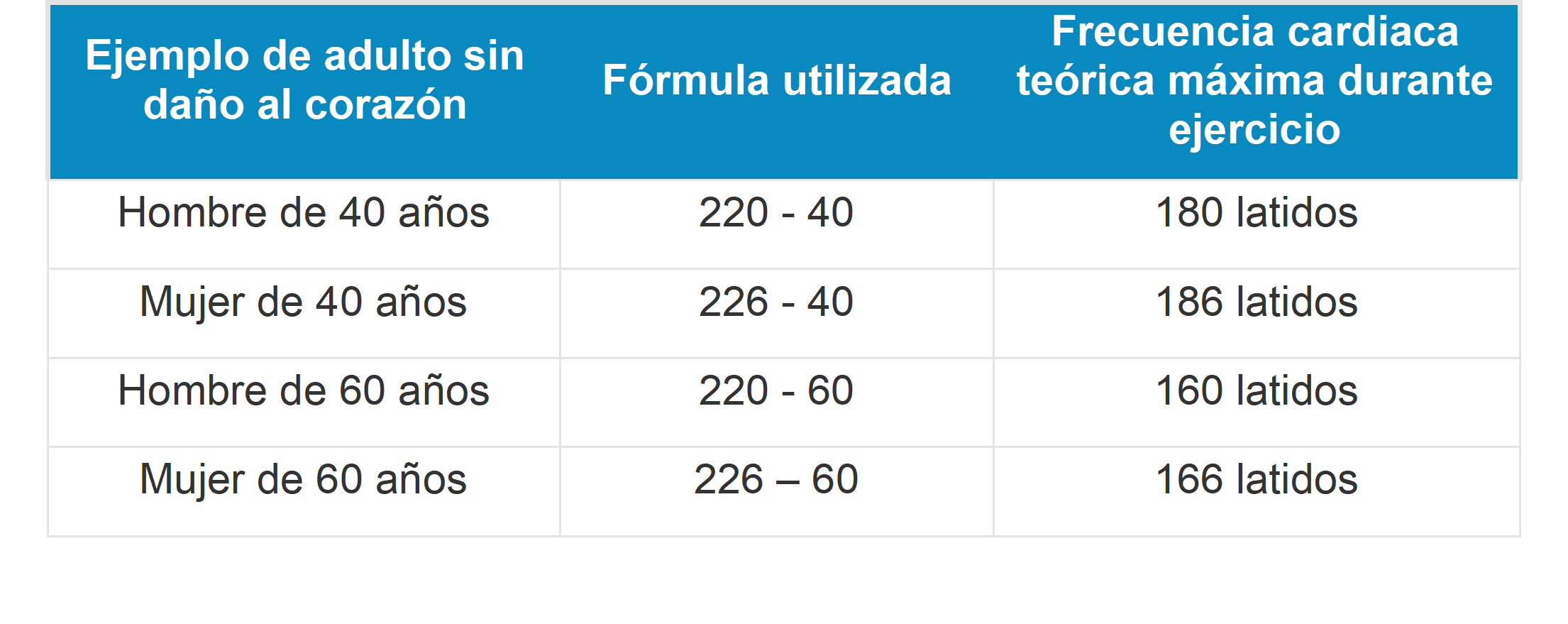
 Sin duda cuesta trabajo encontrar remedios que verdaderamente mejoran nuestra salud. Sin embargo, cuando hablamos de ejercicio, no hay ninguna duda de que su práctica redituará en una clara percepción del cambio. De acuerdo al portal educativo de la prestigiosa Clínica Mayo, a continuación se presentan 7 beneficios de la práctica rutinaria del ejercicio:
Sin duda cuesta trabajo encontrar remedios que verdaderamente mejoran nuestra salud. Sin embargo, cuando hablamos de ejercicio, no hay ninguna duda de que su práctica redituará en una clara percepción del cambio. De acuerdo al portal educativo de la prestigiosa Clínica Mayo, a continuación se presentan 7 beneficios de la práctica rutinaria del ejercicio: Interesantemente, en la mujer en edad menopáusica el ejercicio puede ayudar en los siguientes aspectos:
Interesantemente, en la mujer en edad menopáusica el ejercicio puede ayudar en los siguientes aspectos:

 Sin embargo, es importante tener cautela al evaluar los cálculos de pérdida de calorías por “dispositivos electrónicos que cuentan las calorías” comercialmente disponibles o por cuadros-guía. El cálculo real de la pérdida calórica depende del tipo de ejercicio, de su duración y de si se realiza o no de acuerdo a las recomendaciones para mantener el anabolismo (síntesis de musculo) o catabolismo (pérdida de músculo).
Sin embargo, es importante tener cautela al evaluar los cálculos de pérdida de calorías por “dispositivos electrónicos que cuentan las calorías” comercialmente disponibles o por cuadros-guía. El cálculo real de la pérdida calórica depende del tipo de ejercicio, de su duración y de si se realiza o no de acuerdo a las recomendaciones para mantener el anabolismo (síntesis de musculo) o catabolismo (pérdida de músculo).  El ser humano dispone de un porcentaje de grasa que varía en relación al género y a la edad, de la siguiente manera:
El ser humano dispone de un porcentaje de grasa que varía en relación al género y a la edad, de la siguiente manera: A veces se logra bajar de peso, pero no se pierde grasa. Entonces, es posible que estemos perdiendo músculo. Generalmente se debe a que la dieta no está sincronizada con el nivel de actividad física.
A veces se logra bajar de peso, pero no se pierde grasa. Entonces, es posible que estemos perdiendo músculo. Generalmente se debe a que la dieta no está sincronizada con el nivel de actividad física. Es muy frecuente iniciar con gran entusiasmo un programa de ejercicio. Pero, tristemente también es muy frecuente enfrentarse a diversas “trabas” que parecen confabular para tener “pretextos” para no realizar los tan ansiados y prometidos planes de ejercicio.
Es muy frecuente iniciar con gran entusiasmo un programa de ejercicio. Pero, tristemente también es muy frecuente enfrentarse a diversas “trabas” que parecen confabular para tener “pretextos” para no realizar los tan ansiados y prometidos planes de ejercicio. Como lo hemos mencionado en otras secciones, cada día tiene un total de 1440 minutos y apartar tan sólo 30 minutos o idealmente el doble, puede colocarnos en una categoría de “persona con buenos hábitos de ejercicio” cuyos beneficios son múltiples (ver sección de Beneficios del Ejercicio.
Como lo hemos mencionado en otras secciones, cada día tiene un total de 1440 minutos y apartar tan sólo 30 minutos o idealmente el doble, puede colocarnos en una categoría de “persona con buenos hábitos de ejercicio” cuyos beneficios son múltiples (ver sección de Beneficios del Ejercicio. Como regla general, los pacientes con una disfunción hepática leve o moderada pueden tomar las medicaciones prescritas habitualmente en el resto de las personas sanas. Sin embargo, a medida que la función hepática empeora, la susceptibilidad a padecer efectos adversos aumenta debido a cambios en la farmacocinética.
Como regla general, los pacientes con una disfunción hepática leve o moderada pueden tomar las medicaciones prescritas habitualmente en el resto de las personas sanas. Sin embargo, a medida que la función hepática empeora, la susceptibilidad a padecer efectos adversos aumenta debido a cambios en la farmacocinética.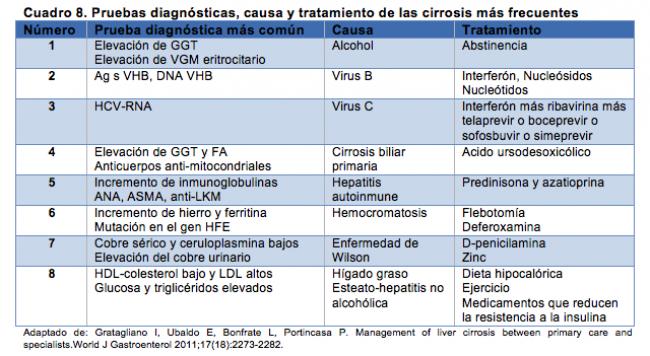
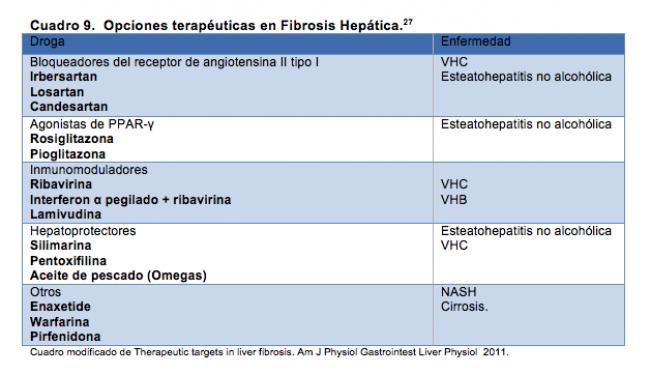
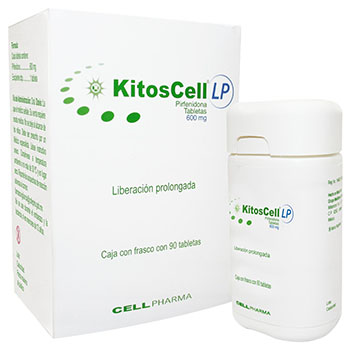 En 1994 se dio a conocer un reporte preliminar donde se publican las propiedades antifibróticas de la Pirfenidona (5-metil-1-fenil-2-[1H]-piridona), una droga inicialmente conocida por sus capacidades analgésicas y antiinflamatorias.30
En 1994 se dio a conocer un reporte preliminar donde se publican las propiedades antifibróticas de la Pirfenidona (5-metil-1-fenil-2-[1H]-piridona), una droga inicialmente conocida por sus capacidades analgésicas y antiinflamatorias.30 Desde el año 2000, la empresa mexicana Grupo Medifarma, fabrica la molécula 1-fenil-5-metil-2- (1H)-piridona (PFD), en adelante KitosCell® LP en su planta localizada en Jiutepec, Morelos. Los detalles de la formulación son confidenciales y están protegidas por derechos de patente. Sin embargo, los componentes farmacológicos del producto están balanceados y en la concentración suficiente para lograr un producto estable y con concentraciones homogéneas en los lotes de producción. La estabilidad de la fórmula de KitosCell® LP ha sido probada desde el punto de vista bioquímico, biológico y físico. Adicionalmente, las pruebas de disolución in vitro resultaron dentro de las concentraciones fisiológicas esperadas, así como las pruebas de esterilidad requeridas por la Farmacopea Mexicana. Desde el punto de vista de producción, Grupo Medifarma cuenta con experiencia para demostrar el apego a las buenas prácticas de manufactura del producto en estudio de acuerdo a los requerimientos de la Secretaria de Salud.
Desde el año 2000, la empresa mexicana Grupo Medifarma, fabrica la molécula 1-fenil-5-metil-2- (1H)-piridona (PFD), en adelante KitosCell® LP en su planta localizada en Jiutepec, Morelos. Los detalles de la formulación son confidenciales y están protegidas por derechos de patente. Sin embargo, los componentes farmacológicos del producto están balanceados y en la concentración suficiente para lograr un producto estable y con concentraciones homogéneas en los lotes de producción. La estabilidad de la fórmula de KitosCell® LP ha sido probada desde el punto de vista bioquímico, biológico y físico. Adicionalmente, las pruebas de disolución in vitro resultaron dentro de las concentraciones fisiológicas esperadas, así como las pruebas de esterilidad requeridas por la Farmacopea Mexicana. Desde el punto de vista de producción, Grupo Medifarma cuenta con experiencia para demostrar el apego a las buenas prácticas de manufactura del producto en estudio de acuerdo a los requerimientos de la Secretaria de Salud. La transmisión de las señales por las proteínas NFkb y AP-1, en su momento regulan eventos mitóticos (Go a Gs) y ejercen control vía CDK, señalizando a los genes que influyen en el proceso de transcripción y son determinantes para implementar numerosos procesos bioquímicos, de una variedad de compuestos biológicos, que son liberados para complementar o regular a otras células en el medio adyacente, la inducción de la proliferación celular así como la formación de colágena intersticial o matriz amiloidea. 34
La transmisión de las señales por las proteínas NFkb y AP-1, en su momento regulan eventos mitóticos (Go a Gs) y ejercen control vía CDK, señalizando a los genes que influyen en el proceso de transcripción y son determinantes para implementar numerosos procesos bioquímicos, de una variedad de compuestos biológicos, que son liberados para complementar o regular a otras células en el medio adyacente, la inducción de la proliferación celular así como la formación de colágena intersticial o matriz amiloidea. 34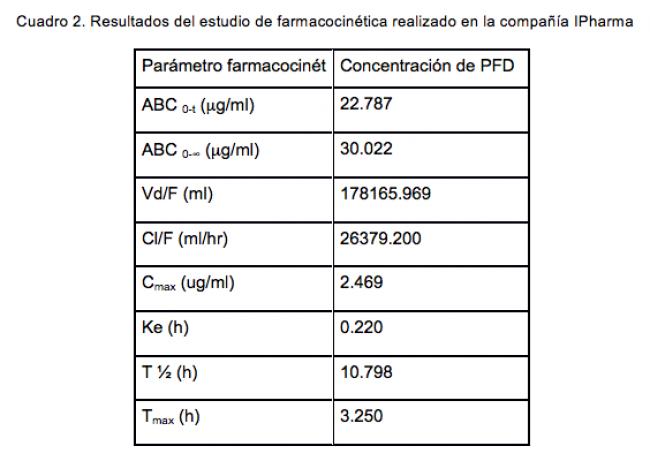
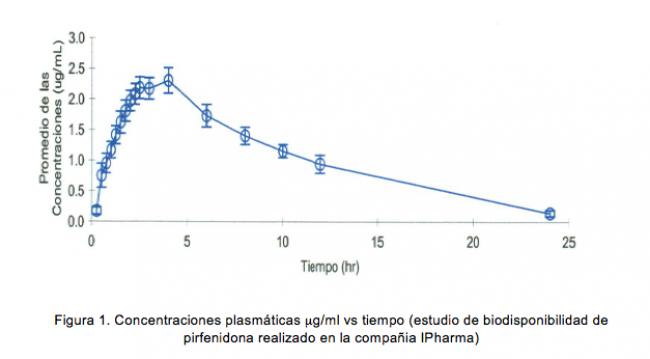
 También se han realizado otros estudios donde se demostró que PFD inhibe la síntesis y/o liberación de colágena u otros péptidos en cultivos de células animales y humanas:
También se han realizado otros estudios donde se demostró que PFD inhibe la síntesis y/o liberación de colágena u otros péptidos en cultivos de células animales y humanas: Más de mil personas han participado en estudios Fase I a III de investigación clínica, bajo las reglas y protocolos establecidos por la FDA para un nuevo fármaco. Adicionalmente más de 200 sujetos, han recibido la PFD por más de un año, de manera continua.56
Más de mil personas han participado en estudios Fase I a III de investigación clínica, bajo las reglas y protocolos establecidos por la FDA para un nuevo fármaco. Adicionalmente más de 200 sujetos, han recibido la PFD por más de un año, de manera continua.56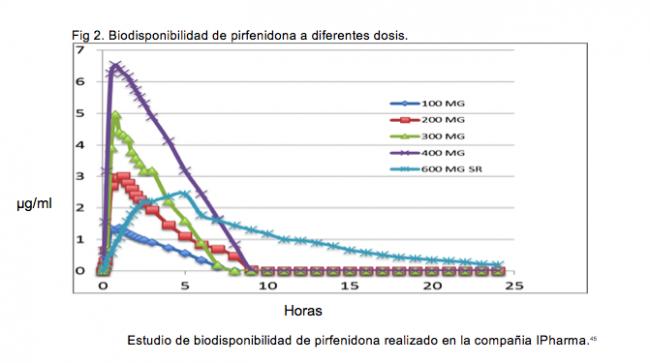
 La terapia psicológica en pacientes con enfermedades hepáticas crónicas es un complemento a la terapia nutricional, a la terapia farmacológica o bien a la terapia física. La psicoterapia es el tratamiento que tiene como objetivo el cambio de pensamientos, sentimientos y conductas.
La terapia psicológica en pacientes con enfermedades hepáticas crónicas es un complemento a la terapia nutricional, a la terapia farmacológica o bien a la terapia física. La psicoterapia es el tratamiento que tiene como objetivo el cambio de pensamientos, sentimientos y conductas. Por ello, es importante que los pacientes conozcan las fases de adaptación ante una “pérdida” que son muy parecidas a las fases de “duelo” al perder a un ser querido. De acuerdo al modelo de Kubler Ross se incluyen las siguientes 5 etapas:
Por ello, es importante que los pacientes conozcan las fases de adaptación ante una “pérdida” que son muy parecidas a las fases de “duelo” al perder a un ser querido. De acuerdo al modelo de Kubler Ross se incluyen las siguientes 5 etapas: Cada una de las etapas tiene su ritmo, su complejidad y no es posible precisar sobre su duración, ya que cada persona reacciona y responde de manera diferente, por cuestiones culturales, sociales y/o religiosas.
Cada una de las etapas tiene su ritmo, su complejidad y no es posible precisar sobre su duración, ya que cada persona reacciona y responde de manera diferente, por cuestiones culturales, sociales y/o religiosas.

 En el campo de las enfermedades físicas es especialmente útil para la reducción del estrés al combatir la lucha con los propios sentimientos.
En el campo de las enfermedades físicas es especialmente útil para la reducción del estrés al combatir la lucha con los propios sentimientos. La resección hepática es el tratamiento de elección para la mayoría de las lesiones hepáticas malignas. Desafortunadamente, la gran mayoría de los pacientes presentan lesiones no resecables por la presencia de cirrosis avanzada con insuficiencia hepática (hemorragia, ascitis o encefalopatía) o simplemente por las malas condiciones clínicas del paciente (por ejemplo desnutrición o depresión) al momento del diagnóstico.
La resección hepática es el tratamiento de elección para la mayoría de las lesiones hepáticas malignas. Desafortunadamente, la gran mayoría de los pacientes presentan lesiones no resecables por la presencia de cirrosis avanzada con insuficiencia hepática (hemorragia, ascitis o encefalopatía) o simplemente por las malas condiciones clínicas del paciente (por ejemplo desnutrición o depresión) al momento del diagnóstico. La experiencia internacional ha demostrado que gracias a la AR se puede lograr aumentar la sobrevida de los pacientes, como fue informado por los doctores Osaki y Nishikawa de un hospital de Osaka en Japón, quienes realizaron un estudio con alrededor de 4000 pacientes.
La experiencia internacional ha demostrado que gracias a la AR se puede lograr aumentar la sobrevida de los pacientes, como fue informado por los doctores Osaki y Nishikawa de un hospital de Osaka en Japón, quienes realizaron un estudio con alrededor de 4000 pacientes. La evaluación de la respuesta al tratamiento se realizó por medio de tomografías y marcadores tumorales. En 66% de los pacientes presentó disminución significativa de los niveles séricos de los marcadores tumorales. Se siguió al grupo de pacientes estudiados durante 18 meses al cabo de los cuales, el 76% continuaban vivos. De ellos, 17 se encontraban sin actividad tumoral y 6 con regresión parcial de la enfermedad.
La evaluación de la respuesta al tratamiento se realizó por medio de tomografías y marcadores tumorales. En 66% de los pacientes presentó disminución significativa de los niveles séricos de los marcadores tumorales. Se siguió al grupo de pacientes estudiados durante 18 meses al cabo de los cuales, el 76% continuaban vivos. De ellos, 17 se encontraban sin actividad tumoral y 6 con regresión parcial de la enfermedad.